Головна Проблеми терапії трихомоніазу і можливі шляхи вирішення
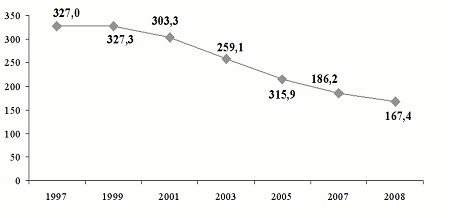
Перевищення середньоукраїнського показника сьогодні відзначається в Сибірському (293,7 на 100 000 населення) і Уральському (181,4 на 100 000 населення) федеральних округах.
Поширеність трихомоніазу велика і до кінця не врахована. Ще В1962 р І.І. Іровец повідомляв, що трихомоніазом уражено до 10% населення Землі.
За сумарними даними ВООЗ, у світі щорічно захворюють 180-200 млн чоловік. Серед повій, а також жінок з белями відсоток хворих МТ досягає 70-80%, при скринінговому обстеженні різних контингентів виявлялося до 5-30% жінок, хворих на трихомоніаз, і до 6-15% чоловіків - носіїв трихомонад.
Значимість трихомонадною інфекції обумовлена не тільки її широкою розповсюдженістю, а й здатність викликати ряд важких ускладнень.
- безпліддя,
- запальні захворювання органів малого таза у жінок,
- простатити, епідидиміти, стриктури уретри у чоловіків,
- передчасний розрив навколоплідних оболонок,
- народження дітей зі зниженою масою тіла,
- ризик виникнення раку шийки матки та передачі ВІЛ-інфекції.
- сексуальні розлади.
Необхідно також враховувати той факт, що трихомонади можуть фагоцитировать і резервувати різні патогенні і умовно-патогенні мікроорганізми, сприяючи поширенню інших ІПСШ).
В ході практичної роботи і при огляді літературних даних нами відзначені можливі основні причини невдалого лікування трихомоніазу і збільшення кількості рецидивів захворювання:
- виникнення резистентних до антипротозойним препаратів штамів T. vaginalis, безсумнівно пов'язано з надмірно широким, нерідко необгрунтованим застосуванням препарату в загальній медичній практиці,
- зниження активності метронідазолу за рахунок захоплення активних нітрорадікалов мікроорганізмами, що входять до складу мікробіоциноз урогенітального тракту,
- низька концентрації протістоцідних засобів, що потрапляють в осередки хронічного запалення, в зв'язку з порушенням васкуляризації і розвитком рубцевих змін,
- патологія шлунково-кишкового тракту,
- низька ефекторна функція імунної системи,
- недостатньо висока комплаентность пацієнтів.
- у пацієнтів з хронічним урогенітальним трихомоніазом розвивається дисбіоз уретри, що виявляється зміною видового і кількісного складу умовно-патогенної мікрофлори. Після успішної ерадикації трихомонад запальний процес може зберігатися, підтримуючись супутньої мікрофлорою і створюючи у лікаря помилкове уявлення про неефективність лікування.
- не можна виключати можливість реінфекції, якщо обидва партнери почали лікування неодночасно або з'явився новий статевий партнер,
- На жаль, проблема фальсифікації лікарських засобів, а також появою великої кількості дженериків.
- ймовірність хибнопозитивних результатів лабораторних тестів, використаних для постановки діагнозу захворювання (некоректна трактування результатів ІФА).
Ось уже 50 років метронідазол використовується в лікуванні трихомоніазу і анаеробних інфекцій. За літературними даними, неефективність лікування трихомоніазу метронідазолом становить до 44%.
Описується також перехресна стійкість до тинідазолу і орнідазолу, що свідчить про формування стійкості до всієї групи 5-нітроімідазолів. У той же час через брак альтернативних схем лікування робляться спроби лікувати трихомоніаз, викликаний стійкими до метронідазолу штамами, збільшуючи дозування застосовуваних схем метронідазолу, однак такі спроби рідко виявляються успішними.
Таким чином, незважаючи на рекомендації, наведені в окремих публікаціях, відсутність доказових даних про ефективність і безпеку препаратів, які не належать до групи 5-НІ, в терапії трихомонадною інфекції, в т. Ч. Її рефрактерних форм, не дозволяє рекомендувати їх використання у пацієнтів з даною патологією, за винятком випадків, коли інші терапевтичні альтернативи вичерпані.
Узагальнення власного досвіду, вітчизняних і зарубіжних дерматовенерологів показує, що для більш успішного лікування трихомоніазу необхідно дотримуватися наступних положень:
- лікувати слід одночасно всіх статевих партнерів, навіть при відсутності клінічних та лабораторних ознак захворювання,
- вживання алкоголю та статеве життя в період лікування виключаються,
- схема лікування визначаються з урахуванням супутніх соматичних захворювань, віку і ваги хворого,
- тактика лікування залежить від форми перебігу захворювання (гострий або хронічний процес), локалізації запального процесу і наявності змішаної інфекції, а також даних клініко-лабораторного обстеження хворих ..
У Європейському посібнику з захворюванням, які передаються статевим шляхом, відзначено, що при персистуючих і рецидивуючих симптомах, пов'язаних з урогенітальним трихомоніазом, часто у пацієнток, у яких перший курс не дає ефекту, ефективним буває другий курс стандартного лікування метронідазолом. Перед повторним курсом метронідазолу необхідно провести емпіричне лікування еритроміцином або амоксициліном для зниження рівня b-гемолітичних стрептококів, оскільки деякі мікроорганізми, присутні в піхві, можуть знижувати ефективність метронідазолу, захоплюючи активну нітрогрупу. Це і є так звана відносна резистентність до терапії, коли лікування настає після повторного призначення того ж метронідазолу після усунення, за допомогою антибіотиків, кокової флори, що є справжньою причиною неефективності першого курсу терапії.
Якщо повторно проведене лікування знову виявляється неефективним, то згідно Європейському керівництву по захворюванням, які передаються статевим шляхом, ефективного лікування не існує.
необхідності в місцевому лікуванні, так як мало спільного лікування для ліквідації запальних явищ і відсутність збудників
Що стосується імунокорекції при трихомоніазі, то слід зазначити, що недостатньо вивчений иммунопатогенез, роль клітинних, цитокінових факторів імунітету та інтерферонового статусу.
А в той же час призначаються досить часто імунотропних і імуномодулюючі препарати з різних фармокологическое груп мають як не дивно однакові показання в терапії хронічних форм трихомоніазу. Аналіз практичних і літературних даних дозволив нам виділити наступні основні принципи застосування імуномодуляторів:
Перед призначенням ІМ доцільно виявити у хворого клінічні і лабораторні ознаки порушень імунітету,
- Встановити причину формування імунодефіциту і ступінь його впливу на імунну систему.
- Препарати не застосовуються самостійно, а лише доповнюють традиційну терапію.
- Перед призначенням ІМ руках оцінити характеру імунологічних порушень у хворого.
- Брати до уваги залежність змін імунологічних показників від віку, біологічних ритмів хворого і інших причин.
- Враховувати імунотропних ефекти традиційних лікарських засобів.
- Виразність ефекту корекції в гострому періоді вище, ніж в стадії ремісії.
- Тривалість усунення імунологічних порушень становить від 30 днів до 6-9 місяців і залежить від властивостей препарату, маркерного показника і характеру захворювання.
- При багаторазовому введенні ІМ спектр їх дії зберігається, а вираженість ефекту зростає.
- Препарати повністю реалізують свої ефекти тільки при використанні в оптимальних дозах.
Таким чином, у вирішенні завдань вилікування і зменшення кількості рецидивів трихомоніазу, ми бачимо в своєчасному виявленні та профілактиці вищеназваних причин невдалого лікування та в необхідності застосування комплексної терапії, включаючи оптимальне етіотропне, патогенетичне, фізіотерапевтичне, адекватне иммунотропное і місцеве лікування.
доктор медичних наук, професор
Ігор Миколайович Теличко