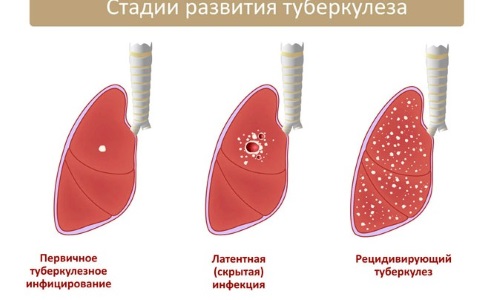
Вогнищевий туберкульоз легень розвивається на тлі первинних джерел хвороби, раніше вилікуваних. Захворювання може протікати без симптомів і діагностуватися під час флюорографічного обстеження.
Характеристика осередкової форми
Патологія протікає в 2-х формах:
- мягкоочаговая,
- хронічний фіброзно-вогнищевий туберкульоз.
При загоєнні різних форм патології утворюються вогнищеві тіні. Збудниками захворювання є мікобактерії роду Mycobacterium. Головною ознакою МБТ вважається патогенність, яка проявляється в вірулентності. Значення останнього показника змінюється з урахуванням факторів зовнішнього середовища. МБТ - це прокаріоти, в плазмі яких відсутні лізосоми, капсули і мікроспори. Бактеріальна клітина складається з мікрокапсули, клітинної стінки і мембрани.
Перш ніж лікувати захворювання, необхідно з'ясувати, що таке вогнищевий туберкульоз легенів і як він передається. Для даної патології характерно розвиток запального процесу, що сприяє утворенню різних горбків.
Патогенез хвороби різноманітний і складний. Дана форма проявляється у вигляді первинного чи вторинного періоду туберкульозу. Вторинні вогнищеві тіні спостерігаються у дорослих людей. До їх складу входить казеоз і МВТ.
При загостренні процесу МВТ з вогнищ поширюються по бронхах і лімфатичних вузлів. Найчастіше нові осередки діагностуються у верхній частині легенів. Попередньо розвивається ендобронхіт, потім уражаються дрібні розгалуження бронхів. Запалення переходить на легеневу тканину, сприяючи утворенню невеликого фокусу (лобулярная, або ацинозная, пневмонія).
При гематогенному поширенні запалення спостерігається симетричне розташування вогнищ. Причини розвитку патології пов'язані з харчуванням і способом життя. Заразний чи ні вогнищевий туберкульоз легенів, повинні знати батьки. Щоб з'ясувати, чи присутній паличка Коха в організмі дитини, роблять пробу Манту. Люди, які є носіями цього паразита, його не поширюють. Небезпечними для оточуючих вважаються пацієнти з відкритою формою осередкового туберкульозу. Захворювання передається повітряно-крапельним шляхом, так як паличка Коха присутній в мокроті хворого.
Можливість інфікування залежить від часу контакту з хворим. Ризик розвитку активної форми хвороби зростає в разі постійного і щільного контакту з носієм туберкульозу. Людина, що входить в групу ризику, повинен приймати спеціальні протитуберкульозні препарати (мінімальна доза). Прогноз захворювання залежить від стадії і дотримання (під час лікування) рекомендацій лікаря.
Симптоматика туберкульозної інфекції
Вторинний вогнищевий туберкульоз легень ділиться на 2 форми:
- Фіброзно-вогнищева форма сприяє утворенню щільних джерел і рубцевих тканин. Запальний процес відсутній. Для цієї форми хвороби характерні такі симптоми, як відкладання солей кальцію і затвердіння тканин.
- Мягкоочаговая легко розпадається на порожнині. Своєчасне лікування осередкового туберкульозу направлено на розсмоктування порожнин і усунення запального процесу. Якщо захворювання діагностовано у фазі ущільнення, то можуть залишитися загущені області. Шматочки тканин ефективно виводяться легкими і бронхіолами. Замість ущільнювачів областей залишається порожнину розпаду.
До наслідків патології лікарі відносять:
- успішний результат, якщо призначено правильне і своєчасне лікування,
- щодо сприятливий прогноз - залишаються кальцинати і фібрози, при цьому патологія виліковується,
- можливий летальний результат, якщо захворювання протікає у важкій формі.
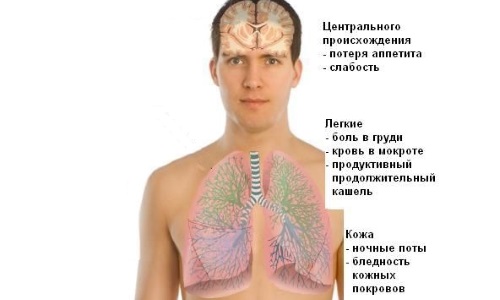
У пацієнтів з виявленими за допомогою флюорографії вогнищевим туберкульозом легень клінічні симптоми не проявляються. При розвитку малопоширених осередкового туберкульозу у хворого спостерігається легка слабкість, пітливість, поганий апетит, низька працездатність. Пацієнт скаржиться на появу таких симптомів:
- жар в долонях і щоках,
- озноб короткочасного характеру,
- незначна субфебрильна температура,
- рідко з'являється кашель, сухий або з мокротою,
- біль у боці.
Щоб поставити точний діагноз, лікар оглядає пацієнта. Якщо захворювання перейшло у фазу інфільтрації, то у хворого виявляють:
- невелику хворобливість плечових м'язів,
- незмінність лімфатичних вузлів,
- жорстке дихання,
- хрипи,
- помірні туберкулінові проби.
Зміни в крові спостерігаються з урахуванням фази захворювання. Якщо патологія діагностована на перших стадіях, то показники крові знаходяться в нормі. У фазі інфільтрації збільшується ШОЕ. Для хронічного перебігу процесу характерна продуктивна форма. На КТ лікар визначає дрібні і середні осередки (розмір 3-6 мм). Вони можуть мати округлу або неправильну форму з середньою і різкою інтенсивністю.
За допомогою рентгенограми можна визначити вогнища діаметром в 1 см. Їх контур може бути чітким або розмитим, інтенсивно слабким або середнім. Множинні і поодинокі осередки розташовуються в 1-м легкому. Якщо захворювання прогресує, кількість вогнищ збільшується. Можуть з'явитися порожнини розпаду.
Тактика лікування і основні препарати
Своєчасне лікування хвороби на перших стадіях направлено на розсмоктування вогнищ протягом 12 місяців. По завершенні терапії проводиться рентгенограма. Якщо схема лікування підібрана правильно, на знімках лікар побачить повне відновлення легких. Рідко після курсу терапії замість свіжих вогнищ розвивається грубий фіброз.
Вогнищевий туберкульоз в фазі інфільтрації лікують в стаціонарі. Пацієнту призначають туберкулостатічеськие препарати 1-го ряду. Лікування припиняють після повної регресії інфільтративних змін в легенях. У середньому курс триває 9 місяців. Противорецидивная терапія проводиться в диспансері. Якщо відсутній тривалий ефект, можливий штучний пневмоторакс або хірургічне втручання.
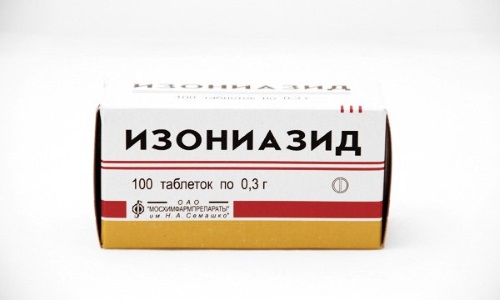
Медикаментозне лікування осередкового туберкульозу полягає в застосуванні таких препаратів:
- Тубазид - має антибактеріальну та бактерицидну дію. Дозування підбирає лікар в кожному випадку індивідуально. Препарат випускається у формі таблеток, порошку (для приготування ліків) і ампул (готовий 10% розчин).
- Ізоніазид - якщо препарат переноситься погано, то призначають Фтивазид.
- Рифампіцин - це напівсинтетичний антибіотик широкого дії. Він приймається всередину натщесерце. Препарат рекомендується використовувати в комплексі з протитуберкульозним ЛЗ (етамбутол).
- Стрептоміцин - призначають на початковому етапі терапії. Курс лікування триває 2-3 місяці. Препарат приймають щодня або 2 рази в тиждень (аерозоль або внутрішньом'язово). Якщо препарат переноситься погано, то його вводять в 2 прийоми. Тривалість терапії - 3 місяці.
- Етамбутол - це протитуберкульозне бактеріостатичну засіб (антибіотик). Приймається всередину. Дозування препарату залежить від маси тіла хворого. Призначають на 2-му етапі терапії всередину (щодня) або 2 рази в тиждень.
- Етіонамід - синтетичне протитуберкульозний засіб. Його приймають всередину після їжі (1 раз в день). Якщо препарат переноситься добре, а маса тіла хворого перевищує 60 кг, то ліки приймають 4 рази на день.

рекомендації лікарів
Профілактика хвороби полягає в проведенні протиепідемічних заходів:
Обов'язково рекомендується проводити періодичний огляд людей, які проживають в несприятливих умовах. До групи ризику входять діти (тому що у них несформована або слабка імунна система). Якщо член сім'ї хворий на туберкульоз, необхідно обмежити спілкування малюка з ним. При цьому дитину ставлять на облік до фтизіатра.
Якщо зараження не виявлено або носить первинний характер, дитина не становить загрози для оточуючих. Він може відвідувати дитячий садок і школу. При необхідності малюкові показана профілактика патології.
Якщо паличка Коха потрапила в організм вагітної, показані такі ж дослідження, що і звичайного пацієнта (крім рентгена грудної клітини). Через контакту з інфікованою людиною виношування плоду не переривається. Але жінка в положенні повинна дотримуватися наступних правил безпеки:
- використання медичної маски,
- застосування хустки для волосся,
- носіння одягу з матеріалів, які стійкі до обробки дезинфікуючим засобом.
Новонародженим дітям протягом 30 днів проводять первинну вакцинацію.