Причини виникнення гепатоза
гепатоз - захворювання печінки, характеризується порушенням обміну речовин в клітинах печінки і появою серйозних збоїв у функціонуванні печінки.
Гепатоз може бути двох видів: пігментний або жирової.
пігментний гепатоз - це спадкове захворювання, яке розвивається при таких синдромах як:
У розвитку жирового гепатозу розрізняють два патогенетичних механізму:
- підвищене надходження жиру в печінку внаслідок:
- перевантаження її харчовим жиром і вуглеводами,
- низький вміст глікогену в печінці, що призводить до мобілізації жиру з депо і підвищеному відкладанню його в печінці,
- зниження окислення жиру через порушення обміну жирів (загальне ожиріння, анемія, алкоголізм),
- підвищеній секреції соматотропного гормону гіпофіза, який мобілізує жир з жирових депо (декомпенсований діабет, гіперфункція передньої долі гіпофіза).
- утруднене видалення жиру з печінки внаслідок:
- зниженого освіти р-ліпопротеїдів як транспортного засобу видалення жиру,
- підвищеного синтезу триацилглицеринов при зниженні синтезу фосфоліпідів (лецитину), що розвивається при дефіциті ліпотропних факторів в їжі (метіоніну, ліпокаїну, холіну, вітамінів групи В).
Патогенез жирового гепатозу вивчений недостатньо. При гепатозі відбувається утруднення видалення жиру з печінки внаслідок зниження синтезу або секреції ліпопротеїнів дуже низької щільності та видалення тригліцеридів в їх складі. Інсулін пригнічує окислення вільних жирних кислот, підвищуючи рівень токсичних вільних жирних кислот в печінці. При ожирінні кількість вільних жирних кислот вище не тільки в жировій тканині, але і в крові, крім того, ці хворі виявляються резистентними до інсуліну.
Формування стеатогепатита супроводжується запально-некротичними змінами в печінці. В основі їх розвитку незалежно від етіології стеатозу лежать універсальні механізми. У багатьох хворих стеатоз печінки ніколи не прогресує до стадії розвитку некротичних-запальних змін і фіброзу. Зважаючи на це виникає припущення, що крім стеатозу для розвитку стеатогепатиту потрібна наявність деяких інших чинників. До таких можна віднести прийом деяких медикаментів. Згідно з результатами проведених досліджень, такий "другий поштовх" є джерелом вільних радикалів, здатних викликати окислювальний стрес. До таких препаратів в першу чергу відносяться катіонні ампліфільние аміни - аміодарон, пергексилин і коронаролітичну засіб 4,4-діетіламіноетоксігексестрол (ДЕАЕГ), їх застосування зазвичай супроводжується розвитком стеатогепатиту. Іншими джерелами окислювального стресу, що приводять до розвитку стеатогепатиту, може служити підвищене вироблення цитохрому, ендотоксини і цитокіни. Ендотоксини і цитокіни, вироблення яких индуцируется під впливом ендотоксинів, включаючи фактор некрозу пухлини і деякі TNF-індуцібельная цитокіни також залучені в патогенез алкогольного стеатогепатиту і подальшого розвитку цирозу.
Лікування метронідазолом поліпшує перебіг захворювання, що розвинувся після накладення ілеоеюнального анастомозу і при інших ситуаціях, що підтверджує значення ендотоксемії і ендотоксініндуціруемих цитокінів в патогенезі захворювання.
Причин виникнення жирового гепатозу безліч. Виділяють первинне і вторинне захворювання.
Як причини первинного жирового гепатозу розглядаються:
- ожиріння,
- цукровий діабет II типу - в рамках метаболічного синдрому з надмірною масою тіла, гиперинсулинемией, гіперліпідемією часто призводить до жирового гепатозу.,
- гіперліпідемія - характеризується підвищенням холестерину і тригліцеридів або їх поєднанням.
Вторинний жировий гепатоз викликають:
- лікарські препарати з гепатотоксическим потенціалом (аміодарон, глюкокортикостероїди, синтетичні естрогени, тамоксифен, пергексилина малеат, метотрексат, тетрациклін, нестероїдні протизапальні засоби)
- синдром мальабсорбції, що розвивається при накладенні ілеоеюнального анастомозу, біліарної-панкреатичної стоми, гастропластики з приводу ожиріння, розширеної резекції тонкої кишки,
- хронічні захворювання шлунково-кишкового тракту, що супроводжуються порушенням всмоктування, особливо хронічний панкреатит, неспецифічний виразковий коліт,
- швидке схуднення,
- тривале (понад 2 тижні) парентеральне харчування, що не збалансоване за вмістом вуглеводів і жирів,
- синдром надлишкового бактеріального обсіменіння кишечника (на тлі дивертикулеза тонкої кишки),
- абеталіпопротеінемія,
- липодистрофия кінцівок,
- хвороба Вебера-Крісчен
- хвороба Вільсона-Коновалова.
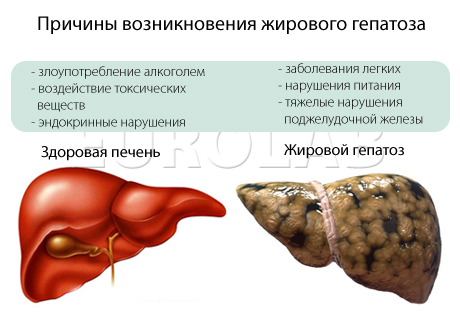
жировий гепатоз зустрічається частіше і причинами його появи є:
- зловживання алкоголем
- вплив токсичних речовин
- бактеріальні фактори
- дисбаланс харчових і ендокринно-обмінних чинників
- захворювання легенів і гіпоксемія як наслідок
- порушення харчування
- важкі порушення підшлункової залози
Клінічна картина жирового гепатозу характеризується:
- тупий періодичним болем у правому підребер'ї,
- вираженим диспептичним синдромом,
- нудота блювота,
- метеоризм,
- порушення стільця
- Астеновегетативний розладами,
- гепатомегалией.
Поверхня печінки гладка, щільна, край її гострий або закруглений. Характерна помірна болючість при її пальпації. Також хворих турбує:
- схуднення,
- свербіж шкіри,
- загальна слабкість,
- запаморочення,
- швидка стомлюваність.
Жировому гепатозу властива бідність об'єктивної симптоматики при наявності численних суб'єктивних ознак.
Як лікувати гепатоз?
лікування гепатоза залежить від виду захворювання.
пігментний гепатоз. так як є спадковим захворюванням, лікується симптоматично. Зазвичай захворювання діагностується в дитинстві. Дитину відразу переводять на спеціальну дієту, обмежують фізичні навантаження. Лікарські препарати призначають в залежності від основного захворювання, через якого розвинувся гепатоз.
лікування жирового гепатозу визначається видом причини, що спровокувала цю патологію. При цукровому діабеті слід тримати рівень глюкози в нормі і регулярно відвідувати ендокринолога і кардіолога.
Людям з ожирінням слід постаратися зменшити масу тіла. Втрата ваги не повинна бути стрімкою, так як це може тільки погіршити гепатоз. Коли розвиток гепатоза обумовлено прийомом алкоголю, лікарських засобів або дією токсичних речовин. То в першу чергу при лікуванні такого вигляді гепатоза, слід усунути дію цих речовин.
Медикаментозне лікування зазвичай складається з препаратів, які поліпшують функціональний стан печінки, і вітамінів, які покращують жировий обмін. У разі загострення захворювання з ознаками інтоксикації організму, показана дезінтоксикаційна терапія.
зазвичай лікування гепатозу складається з дієти, призначення ліпотропних коштів, гепатопротекторів, анаболічних препаратів.
Якщо немає холестатического компонента проводять курс ін'єкцій есенціале по 5-10 мл в 5% -му розчині глюкози крапельно, на курс доводиться 10-30 ін'єкцій. Одночасно есенціале призначають всередину по 2 капсули раз на добу протягом 1-2 місяців, а в подальшому по 3-4 капсули на добу 3-6 міс.
Ліпостабіл - ефективний засіб для лікування хворих жировий гепатоз. У капсулі містяться есенціальних фосфоліпідів природного походження з переважанням ненасичених жирних кислот, особливо ліноленової (70%), лінолевої і олеїнової (300 мг), а також теофілін (етофілін) в дозі 50 мг. В одній ампулі Ліпостабіл (10 мл) містяться есенціальні фосфоліпіди природного походження з переважанням ненасичених жирних кислот (500 мг), особливо ліноленової (70%), піридоксину гідрохлорид (4 мг), нікотинова кислота (2 мг), аденозин-5-монофосфат ( 2 мг).
Починають лікування з 1-2 ампул по 10 мл внутрішньовенно щодня протягом 2-4 тижнів. Додатково перед їжею хворий повинен приймати по 2 капсули препарату 3 рази на добу. Через місяць переходять на підтримуючу терапію - по 1-2 капсули Ліпостабіл протягом не менше ніж 12 тижнів. Тривалість лікування есенціале або ліпостабілом залежить від стану хворого.
Ці кошти є одночасно і антисклеротичними, тому стимулюють фосфоліпазу А, липопротеин-липазу, холінестеразу і т.д. тобто сприяють видаленню з організму надлишку атерогенних ліпопротеїнів.
З якими захворюваннями може бути пов'язано
Хронічні виснажливі захворювання (наприклад, рак), а також застійна серцева недостатність. легеневі захворювання, хронічна дихальна недостатність супроводжуються жировий гепатоз. Жирова дистрофія печінки розвивається при ішемічній хворобі серця. гіпертонічної хвороби. а також пізньої шкірної порфірії. псоріазі. подагрі. хронічних інфекційних захворюваннях, дифузних захворюваннях сполучної тканини.
Лікування гепатоза в домашніх умовах
лікування гепатоза частіше відбувається в домашніх умовах, так як захворювання носить хронічний характер. Таке лікування має на увазі прийом усіх препаратів призначених лікарем. Істотне терапевтичну дію виробляє дієта. Слід відмовитися від алкоголю і безконтрольного прийому ліків. Пити не менше двох літрів рідини в день.
Обов'язкові помірні фізичні навантаження, особливо корисні піші прогулянки.
Необхідно регулярно контролювати рівень цукру і холестерину в крові.
При зайвій вазі обов'язковий контроль маси тіла.
Прогноз при неускладненій жирової дистрофії сприятливий. Через кілька тижнів після усунення причин патологічне відкладення жиру з печінки зникає. Працездатність у цих хворих зазвичай збережена. Різко виражена жирова дистрофія печінки знижує її стійкість до інфекцій, оперативних втручань, наркозу.
При триваючому впливі гепатотоксичних факторів (гіперліпідемія, метаболічні порушення) можливе прогресування запальних змін з розвитком хронічного гепатиту і Мікронодулярний цирозу печінки.
Якими препаратами лікувати гепатоз?
Лікування гепатоза народними методами
Рецептами з народної медицини можна доповнити основну схему лікування.
- Настій шипшини: 50 г шипшини залити 500 мл окропу настоювати протягом 12 годин. Пити 4 рази на день по склянці.
- Відвар шавлії: 1 ст. ложку сировини залийте 300 мл окропу, настояти півгодини, додати чайну ложку меду і настояти ще півгодини. Пити з ранку натщесерце.
- Відвар цикорію: розвести в склянці окропу 0,5 чайної ложки кореня цикорію і кип'ятити 15 хвилин. Приймати тричі на день за півгодини до їди по - склянки.
- Свіжовіджатий морквяний сік: 0,5 склянки натще вранці.
- Кедрові горіхи: щодня з'їдати по одній чайній ложці.
Додати в раціон більше петрушки, листя салату, кропу і різноманітної зелені.
Лікування гепатоза під час вагітності
лікування гепатоза при вагітності підбирається індивідуально виходячи з симптоматики. При легкому перебігу захворювання досить буде дотримуватися дієти і прийом гепатотропних препаратів. У разі ускладнень, методи лікування визначаються ризиками для матері і дитини.
До яких лікарів звертатися, якщо у Вас гепатоз
Функціональні проби печінки основному без змін, особливо якщо немає ознак запальної реакції. Визначають незначне підвищення рівнів холестерину, загального білка, р-ліпопротеїнів, активності АЛТ, тимолової проби без прогресування в динаміці.
Максимально інформативним вважається УЗД: печінка збільшена в розмірах, щільна, внутрішньопечінкові жовчні протоки розширені.
Однак тільки за допомогою пункційної біопсії печінки можна встановити діагноз.