Причини розвитку недуги
Про такому діагнозі, як хондроз хребта чули багато, але про те, як правильно діагностувати і лікувати захворювання, мало хто знає.
Тим більше що перші його ознаки з'являються на вже зрілої стадії захворювання, коли позбутися його досить складно. Дегенеративно-дистрофічні зміни в міжхребцевих дисках хребта явно виражені у пацієнтів похилого віку, хоча останнім часом лікарі відзначають тенденцію, коли недуга діагностують у людей досить молодих.
Найчастіше хондроз - біда шийного, грудного або поперекового відділів хребта, але в більшості випадків діагностують ураження кількох відділів одночасно. Хондроз шийно-грудного відділу - найбільш часто діагностуються форма недуги.
Багато людей вважають хондроз і остеохондроз однієї болячкою. В якійсь мірі це вірно, адже хондроз є ранньою стадією остеохондрозу, при якій дивуються суто міжхребцеві диски, без залучення в патологічний процес кісткової тканини і м'язів. В результаті, міжхребцеві диски стоншуються, втрачають тургор, а гіалінові хрящі замінюються волокнистими. Відбувається окостеніння хребта та прилеглих тканин.
Якщо говорити про те, від чого виникає хондроз, то немає єдиної першопричини, яка була б у всіх пацієнтів. Розвиток дегенеративних змін відбувається під дією таких факторів:
- дисметаболічні - порушення процесів обміну в міжхребцевих дисках,
- гравітаційні - тривале порушення фізіологічних поз, при яких хребет відчуває додаткове навантаження,
- динамічні - зросла навантаження, підйом непосильних тягарів і травми.
Поєднання декількох факторів набагато збільшує шанси розвитку хондроза хребта. Позитивним фоном для захворювань ОДА (опорно-рухового апарату) можуть бути:
- порушення метаболізму,
- зайва вага,
- вроджені або ж набуті дефекти хребта,
- важка фізична робота,
- часті стресові ситуації,
- переохолодження.
патогенез захворювання
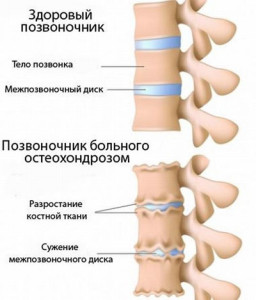
Щоб правильно вилікувати хондроз хребта, необхідно знати особливості його будови. Між хребцями є спеціальні міжхребцеві диски, які забезпечують рухливість цієї осі тіла, гнучкість і амортизацію. Внутрішня частина диска представлена гелеобразной масою - називається пульпозним ядром. Воно оточене фіброзним кільцем, яке утримує його на місці.
Фізіологічною особливістю будови дисків є відсутність в них кровоносної системи і можливості живлення клітин. Таким чином, клітини міжхребцевих дисків харчуються за допомогою клітин прилеглих тканин. При вікових змінах і порушення фізіологічного будови хребта значно страждає живлення клітин, вони втрачають вологу і свої фізіологічні функції. Фіброзне кільце не витримує навантаження і може випинатися назовні у вигляді гриж або ж просто розтріскуватися. Ось на цьому етапі і з'являються виражені симптоми хондроза.
Клінічні симптоми
Небезпека даного захворювання в тому, що патогенетичний процес тривати може місяцями і навіть роками без яскраво виражених ознак. Поява перших клінічних симптомів свідчить про те, що патогенетичний процес вже знаходиться не на початковій стадії.
Характерні ознаки хондроза бувають двох типів:
- біль різної інтенсивності в спині,
- хрускіт, що виникає в хребті при виконанні рухів.
Біль може бути різного характеру і інтенсивності. Також впливає на характер болю локалізація патологічного процесу, особливою інтенсивністю відрізняється зосереджена в шийно-грудному і поперековому відділах. У поперековому можуть бути -прострели-, але вони швидко проходять без медикаментозного втручання.
Хрускіт виникає переважно при шийному хондрозе, і практично відсутній при грудному, в зв'язку з меншою рухливістю хребта в цьому відділі.
На етапі хондроза діагностувати зміни в хребетному стовпі можна за допомогою комп'ютерної томографії, МРТ або рентгенографії.
Особливості проявів хондроза шийного відділу
Хондроз шийного або шийно-грудного відділу - найбільш небезпечна форма поразки, при якій є реальна загроза здавлювання великих судин, в результаті чого значно порушується мозковий кровопостачання і защемлення спинномозкових корінців. З огляду на механізм розвитку недуги, стає зрозумілим, що головною ознакою хвороби буде головний біль, шум у вухах, запаморочення, нудота, яка нерідко закінчується блювотою.
Також пацієнти відзначають появу хрускоту при поворотах шиї, які можуть закінчуватися обмеженням рухів у відділі хребта в області шиї. Доповнить клінічні ознаки шийного хондроза гіпертонус м'язів шиї, потилиці, який супроводжується болючим або прострілюючого болем.
Грудної хондроз: симптоми
Поразка хребта в грудному відділі має характерні ознаки, які необхідно диференціювати з симптомами інших захворювань серцево-судинної, травної та дихальної систем. Справа в тому, що біль в грудній клітці іррадіює вниз, нагадуючи біль при панкреатиті або гастриті, в правий бік - по типу стенокардії або ж перешкоджає фізіологічного акту дихання. Біль може спалахувати між лопатками на спині, за грудиною або ж по всій її області.
Пацієнти дуже часто звертаються з даною патологією до кардіолога, особливо в період осінньо-весняних загострень, адже вони думають, що це серцевий напад. Але лікарі діагностують грудної хондроз або як його ще називають міжреберна міалгія, стан, що вимагає негайного медикаментозного лікування. Як показує практика, досить таки часто недуга вражає кілька відділів хребетного стовпа, і найчастіше це хондроз шийно-грудного відділу.
Симптоми дегенеративно-дистрофічного ураження поперекового відділу
На відміну від поразки шийно-грудного відділу, при хондрозе в поперековому пацієнти скаржаться на больові відчуття в спині (нижній її частині), отдающуе в сідницю і ногу. Лікарі класифікують дану патологію так:
- радікоалгія - корінцевий синдром, при якому спостерігається оніміння і знерухомлених кінцівок,
- люмбалгия - гострий больовий синдром в попереково-крижовому відділі,
- люмбоішалгія - поєднання болю в поперековому відділі з іррадіацією в кінцівку.
Щоб правильно діагностувати недугу і ефективно його лікувати, необхідно довірити своє здоров'я в руки справжніх професіоналів, і ні в якому разі не займатися самолікуванням.
принципи лікування
Тільки після повного обстеження і визначення ступеня ураження хребта, лікуючий лікар зможе призначити лікування і план реабілітації. Варто відзначити, що сучасна медицина і фармація пропонують широкий асортимент протизапальних, знеболюючих і топічних препаратів, але ефективність лікування спостерігається лише при комплексному підході включає:
- прийом протизапальних препаратів нестероїдного типу,
- курсове лікування міорелаксантами, що знімають напругу м'язів,
- вітамінотерапія, активізує харчування і регенерацію тканин, особливу увагу приділяють вітамінам групи В,
- місцеве лікування за допомогою протизапальних, зігріваючих і знеболюючих линиментов,
- фізіотерапія (електрофорез, УФО),
- ЛФК та масаж.
При початковій стадії захворювання терапію можна проводити в домашніх умовах або амбулаторно, а ось на занедбаному етапі, швидше за все, знадобиться госпіталізація в стаціонар.
У період ремісії захворювання медикаментозну терапію змінюють реабілітаційними процедурами, що включають бальнеотерапію і санаторно-курортне лікування.