Тахікардія - це прискорене серцебиття. Пароксизмальнатахікардія - це раптові напади збільшення частоти серцевих скорочень, зазвичай більше 140 ударів в хвилину.
Під час нападу людина відчуває посилене і прискорене серцебиття, іноді біль у грудях, запаморочення, різку слабкість, відчуття страху, браку повітря і ін. Важкі випадки пароксизмальної тахікардії можуть супроводжуватися непритомністю і навіть розвитком небезпечних ускладнень з боку серцево-судинної системи. Однак це трапляється рідко. Зазвичай напад тахікардії дуже короткий і легко зупиняється людиною самостійно, за допомогою спеціальної техніки - вагусних проб, наприклад, затримки дихання або натискання на очні яблука.
Пароксизмальнатахікардія може розвиватися у будь-якої людини в будь-якому віці, а найбільше захворювання схильні діти і молоді люди. Як правило, у міру старіння людини напади тахікардії відбуваються частіше і тривають довше. Іноді напад прискореного серцебиття виникає в результаті позачергового скорочення серця (екстрасистоли). Екстрасистоли зустрічаються у абсолютно здорових людей. Їх кількість збільшується при вживанні великої кількості алкоголю або кофеїну, під час стресу або після куріння.
Анатомічної основою пароксизмальної тахікардії, як правило, є додатковий пучок проведення нервових імпульсів в серце, за рахунок якого регуляція ритму іноді порушується.
Рідкісним і більш важким видом пароксизмальної тахікардії є шлуночковатахікардія. В цьому випадку у нападу прискореного серцебиття зазвичай бувають серйозні причини: інфаркт міокарда. пороки серця, гіпертонія та ін. Шлуночкові тахікардії теж можуть припинятися самостійно. Але при виявленні цього порушення ритму лікар обов'язково порекомендує госпіталізацію до лікарні, так як це дуже небезпечний стан, який може закінчитися смертельно. Далі в статті мова піде в основному про надшлуночкових (суправентрикулярних) видах пароксизмальної тахікардії.
Симптоми пароксизмальної тахікардії
Пароксизмальнатахікардія виникає періодично у вигляді раптових нападів. Серце починає битися сильніше і частіше, однак інтервали між ударами зберігаються рівними, тобто серцебиття залишається ритмічним. Якщо удари серця здаються аритмічний, можливо сталося інше порушення ритму - миготлива аритмія або фібриляція передсердь.
Під час нападу пароксизмальної тахікардії можлива поява додаткових ознак:
- біль у грудях,
- запаморочення,
- переднепритомний стан,
- відчуття браку повітря (задишка),
- різка слабкість.
У рідкісних випадках можлива непритомність через різке зниження кров'яного тиску.
Приступ (пароксизм) тахікардії триває кілька секунд або хвилин. У дуже рідкісних випадках симптоми зберігаються протягом декількох годин або довше. Напади прискореного серцебиття можуть повторюватися по кілька разів на день або 1-2 рази на рік. Захворювання рідко становить загрозу для життя, проте при появі симптомів слід відразу ж звернутися до лікаря.
Причини пароксизмальної тахікардії
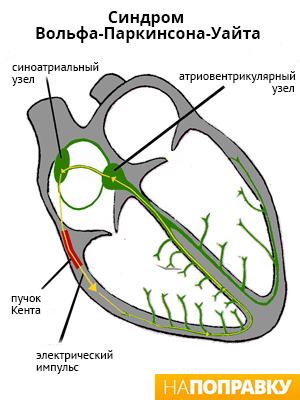
Нападитахікардії відбуваються через порушення передачі електричних імпульсів в серце. За його рівномірну роботу відповідає невелика група клітин, розташованих у верхній частині серця - в синусному вузлі. Він генерує електричні сигнали, які поширюються по проводять шляхах на передсердя, через що вони скорочуються і штовхають кров далі - в шлуночки.
Після цього сигнал потрапляє в іншу групу клітин, розташовану в середній частині серця, - передсердно-шлуночковий вузол. Звідти сигнал проходить по провідних шляхах шлуночків, через що вони скорочуються і виштовхують кров із серця в кровоносні судини організму.
При порушенні роботи цієї системи і відбуваються напади тахікардії, під час яких по серцю проходять більш швидкі сигнали, що підвищує частоту серцебиття. У більшості випадків це відбувається протягом декількох секунд, хвилин або годин.
Існують різні порушення електричної активності серця. Одним з поширених є синдромом Вольфа - Паркінсона - Уайта (WPW-синдром). У людей з WPW-синдромом з народження між передсердями і шлуночками є додатковий шлях проведення (пучок Кента), через якого в серці періодично відбуваються «короткі замикання». Нервовий імпульс бігає по короткому колі, в обхід природних шляхів, викликаючи напад тахікардії.
Однак пароксизмальнатахікардія може виникати і без додаткових провідних шляхів, а іноді це трапляється через те, що електричний сигнал з іншої частини серця виявляється сильнішим, ніж сигнал з синусового вузла.
Фактори ризику пароксизмальної тахікардії
Пароксизми тахікардії зазвичай відбуваються після екстрасистоли - позачергового скорочення серця. Зрідка екстрасистоли бувають і у здорових людей. Однак їх ймовірність підвищують наступні фактори:
- деякі медикаменти, наприклад, ліки від бронхіальної астми. біодобавки та протизастудні препарати,
- надмірне вживання кофеїну або алкоголю,
- втома, стрес або нервове потрясіння,
- куріння.
Діагностика пароксизмальної тахікардії
Якщо вас турбують напади прискореного серцебиття, зверніться до кардіолога. Для діагностики захворювання вас, перш за все, направлять на електрокардіограму (ЕКГ). ЕКГ записує серцевий ритм і електричну активність серця. Дана процедура проводиться в поліклініці, триває кілька хвилин, не вимагає спеціальної підготовки і абсолютно безболісна.
В ході ЕКГ на руки, ноги і груди наклеюються електроди, від яких йдуть дроти до електрокардіограф. При кожному скороченні серця воно генерує слабкий електричний сигнал. Електрокардіограф реєструє ці сигнали на паперовій стрічці. Зазвичай під час нападу пароксизмальної тахікардії серце б'ється з частотою 140-250 ударів в хвилину, а частота серцевих скорочень здорової людини становить 60-100 ударів в хвилину.

Якщо вийде провести обстеження під час нападу, апарат ЕКГ зареєструє порушення серцевого ритму. Це підтверджує діагноз і виключає ймовірність інших захворювань.
Разом з тим буває складно «зловити» напад, тому лікар може попросити обстежуваного людини носити невеликий портативний електрокардіограф протягом доби. Таке дослідження називається добове моніторування ЕКГ або холтерівське моніторування.
Якщо розглядається можливість хірургічного лікування тахікардії, можуть знадобитися додаткові обстеження для того, щоб точно визначити, в якій ділянці серця знаходиться проблемна зона. Наприклад, лікар може призначити електрофізіологічне дослідження, під час якого через вену на нозі в серці вводяться м'які гнучкі електроди. Людина при цьому знаходиться під дією заспокійливого засобу. Ці дроти вимірюють електричні сигнали серця і дозволяють лікарям визначити, де виникає позачергової електричний імпульс, що викликає приступ прискореного серцебиття.
лікування тахікардії
У багатьох випадках симптоми пароксизмальної тахікардії швидко проходять і лікування не потрібно. Якщо ж напади прискореного серцебиття повторюються часто і важко переносяться людиною, лікар може призначити лікування, яке дозволить швидко зупиняти напади і запобігати їх поява в майбутньому. У разі якщо напад тахікардії призводить до втрати свідомості або іншим серйозних порушень здоров'я, потрібна госпіталізація в кардіологічне відділення лікарні і спеціалізовану клініку для більш детального обстеження і лікування.
Як зупинити напад пароксизмальної тахікардії
Зазвичай для припинення нападу пароксизмальної тахікардії добре допомагають різні прийоми, які впливають на блукаючий нерв. Крім того, можуть використовуватися лікарські препарати, а в крайніх випадках - вплив на серце електричним розрядом - електроімпульсна терапія.
Вплив на блукаючий нерв - вагусні проби. Дані прийоми дозволяють стимулювати роботу блукаючого нерва, завдяки чому знижується швидкість передачі електричних імпульсів в серце і зупиняється напад тахікардії, однак це допомагає тільки в одному випадку з трьох.
- Проба Вальсальви. Необхідно затримати дихання на вдиху на 20-30 секунд і тугіше: напружити м'язи черевного преса і грудної клітини, а потім із зусиллям видихнути.
- Холодова проба. При появі тахікардії потрібно опустити обличчя в ємність з холодною водою.
- Проба Ашнера. Під час прискореного серцебиття рекомендується закрити очі і акуратно натиснути на очні яблука.
Лікар також може провести масаж каротидного синуса - особливої рефлексогенні зони, яка знаходиться на шиї.
Вагусні проби ефективні тільки при найпоширенішому типі пароксизмальних тахікардій - надшлуночкових (суправентрикулярних) тахікардіях.
Лікарські препарати при пароксизмі тахікардії. Якщо не вдається зупинити напад за допомогою вагусних проб, необхідно звернутися до лікаря. Лікар може призначити ряд лікарських засобів, які вводяться внутрішньовенно і допомагають швидко відновити нормальний серцевий ритм. Найчастіше призначаються такі препарати, як аденозин, верапаміл, Тріфосаденін, пропранолол, дигоксин, аміодарон та ін.
Електроімпульсна терапія (кардіоверсія). При тривалому приступі тахікардії, який не реагує на стимуляцію блукаючого нерва і лікарські препарати, або при неможливості використання даних методів ритм відновлюють за допомогою дефібрилятора. Це відносно проста процедура, в ході якої через спеціальний апарат в грудну клітку подається електричний струм. Серце отримує розряд електрики і починає скорочуватися в нормальному ритмі. Зазвичай кардіоверсія проводиться під загальним знеболенням.
Кардіоверсія - це дуже ефективна процедура, важкі ускладнення при її проведенні рідкісні, проте після неї м'язи грудей можуть хворіти, а на ділянках шкіри, які контактували з електрикою, ще кілька днів може зберігатися почервоніння і роздратування.
Якщо є можливість, замість кардіоверсії використовують черезстравохідну кардиостимуляцию. В цьому випадку наркоз не потрібно. Електрод вводять в стравохід і, коли він виявляється на рівні серця, подають невеликий розряд струму, який відновлює нормальний ритм. Це більш щадна процедура, але вона вимагає спеціальної підготовки від лікаря.
Профілактика нападів тахікардії
Існують також різні методи профілактики нападів прискореного серцебиття. Якщо напади викликані втомою, вживанням великої кількості алкоголю або кофеїну, при інтенсивному палінні, рекомендується уникати цих причин.
При необхідності для профілактики нападів тахікардії лікар призначить лікарський засіб, який буде сповільнювати електричні імпульси в серце. Такі препарати потрібно приймати щодня в формі таблеток. Це може бути дігоксин, верапаміл і бета-блокатори. Побічні ефекти: запаморочення, пронос і нечіткість зору. Прийом бета-блокаторів може викликати хронічну втому, а у чоловіків - порушення ерекції. Менш поширені побічні ефекти - безсоння і депресія. Якщо призначені ліки не допомагає або викликає неприємні побічні ефекти, лікар може призначити інший засіб.
Радіочастотна абляція (Мірча) - Призначається в рідкісних випадках, коли напади тахікардії дуже важкі або часто повторюються. Мета лікування - видалити додаткові шляхи проведення електричного імпульсу в серце, які викликають порушення ритму. Це безпечний і дуже ефективний метод лікування, після якого більше не буде потрібно приймати ліки.
В ході операції в вену на стегні або в паху вводиться катетер (тонкий провід), а потім проводиться до серця. Там він вимірює його електричну активність, щоб визначити точне місце, що викликає порушення. Після цього, додатковий шлях проведення імпульсів руйнується за допомогою радіохвиль високої частоти, і на цьому місці залишається невеликий шрам.
Під час процедури людина знаходиться в свідомості, але під дією заспокійливого. Місце введення венозного катетера знеболюється. Мірча зазвичай триває півтори години і після неї можна відразу йти додому, проте в деяких випадках потрібно залишитися на ніч у лікарні (наприклад, якщо абляция проводилася пізно ввечері).
Дана процедура дуже ефективна в запобіганні майбутніх нападів тахікардії (в 19 з 20 випадків досягається повне вилікування), але як і при будь-яких операціях, існує ризик ускладнень. Наприклад, кровотеча і утворення синців в місці введення катетера, однак навіть великі синці не потребують лікування і проходять через два тижні.
Є також невеликий ризик (менше 1%) пошкодження електричної системи серця (блокада серця). У цьому випадку може знадобитися постійно носити кардіостимулятор для регулювання серцевого ритму. Потенційні ризики та переваги радіочастотної абляції слід обговорити з хірургом перед операцією.
Коли звертатися до лікаря при пароксизмальній тахікардії
Захворювання лише зрідка становить загрозу для життя, проте при появі симптомів слід відразу ж звернутися до лікаря. Поглибленої діагностикою та лікуванням порушень ритму серця займається лікар кардіолог. якого можна знайти за допомогою сервісу НаПоправку.
Якщо вам рекомендована планова госпіталізація в лікарню, щоб провести більш детальне обстеження або радіочастотну абляцию, за допомогою нашого сайту можна знайти надійну кардіологічну клініку.