Внастоящее час бронхіальна астма (БА) відноситься дочисла найбільш поширених захворювань. Основним завданням лікування БАявляется досягнення контролю над захворюванням, який полягає втому, що у пацієнтів відсутні симптоми хвороби або вони мінімально виражені, немає обмеження повсякденної діяльності, відсутня (або мінімальна) потреба впрепаратах невідкладної допомоги, частота загострень вкрай низька [1-3].
Прояви захворювання усувають з допомогою адекватної іраціональной медикаментозної терапії. Фармакотерапія БАвключает 2 класу препаратів: швидкодіючі, які усувають симптоми гострої бронхоконстрикции, ібазісние- для тривалого контролю захворювання, при регулярному застосуванні поліпшують контроль над БАвцелом. При цьому іноді базисні препарати приймають попотребності, а- 2-агоністи короткої дії-регулярно або профілактично [2, 4, 5]. Але навіть при дуже хорошому контролі БАнесуществует гарантій повної відсутності симптомів іобостреніе. Контакт саллергеном, перебування внакуренном приміщенні идругие подібні ситуації можуть викликати утруднення дихання, поява кашлю івнезапное розвиток нападу ядухи. Це може статися влюбом місці івлюбое час, азначіт, необхідно мати при собі засіб для невідкладної допомоги та, звичайно, вміти його застосовувати.
Основними протизапальними препаратами для лікування БА є інгаляційні глюкокортикостероїди (ІГКС). Контрольовані дослідження, проведені з урахуванням вимог доказової медицини, показали ефективність ІГКС в плані поліпшення функції дихання, зменшення гіперреактивності дихальних шляхів і вираженості симптомів, зниження частоти і тяжкості загострень (рівень доказовості, А) [6-8].
У 1970-ті рр. в клінічну практику увійшли селективні агоністи β 2-рецепторів. які володіли переважною дією на гладку мускулатуру бронхів і клінічно незначною активністю щодо α- і β 1-рецепторів. Пацієнти, регулярно брали β 2-агоністи короткої дії перед прийомом ІГКС, демонстрували більшу клінічну ефективність терапії, ніж брали зазначені препарати тільки за потребою. Це призвело до створення селективних довготривалих β 2 -агоністів (ДДБА). У терапії БА використовують інгаляційні сальметерол або формотерол, які в комбінації з ІГКС є основою базисної терапії БА. Включення їх в схему лікування хворих, у яких БА не вдається повністю контролювати різними дозами ІГКС, дозволяє досягти кращого контролю над захворюванням, ніж просто збільшення дози ІГКС в 2 рази і більше (рівень доказовості, А) [9-11]. ІГКС і ДДБА слід розглядати як синергісти, що обумовлено їх комплементарних впливом на молекулярному і рецепторном рівнях [12-15]. Високий протизапальний ефект спільного використання ІГКС і ДДБА є аргументом на користь застосування такого терапевтичного підходу при БА, яка супроводжується запаленням слизової бронхів, її набряком, ексудацією плазми (підвищенням судинної проникності), гіпертрофією гладком'язових клітин і десквамацією епітелію.
Пролонговані β 2-агоністи можуть призначатися тільки на додаток до ІГКС. Регулярне застосування ДДБА для планової терапії вимагає їх обов'язкового поєднання з ІГКС. Лікарям слід знати, що використання монотерапії β 2-агоністами викликає розвиток феномена down-регуляції β 2-рецепторів. що може призвести до тяжких наслідків для пацієнтів аж до розвитку астматичних станів.
ФП - один з найбільш високоактивних протизапальних препаратів на сьогоднішній день. Препарат має низьку системну біодоступність (
1%), а абсолютна біодоступність становить 10-30% в залежності від типу інгалятора. ФП має високий спорідненістю до глюкокортикоїдних рецепторів і має тривалу зв'язок з рецептором. Для запобігання осиплості голосу і розвитку кандидозу при прийомі ФП слід дотримуватися тих самих правил, що і при прийомі інших ІГКС, т. Е. Полоскати рот і горло водою після інгаляції. У зв'язку з високим протизапальною дією ФП також показаний хворим з важким перебігом БА і залежністю від системних стероїдів [17].
САЛ відноситься до інгаляційним ДДБА. Клінічні дослідження показали, що ДДБА надають стабілізуючий вплив на гладкі клітини, пригнічують IgE-опосередкований вивільнення ними гістаміну, що приводить до зменшення його системної і місцевої концентрації [18]. САЛ призначається тільки в якості препарату для базисної терапії і не застосовується за потребою, при загостренні захворювання, астматичному стані, а також для купірування нападів утрудненого дихання. Слід використовувати тільки рекомендовані дози, а для купірування симптомів використовувати β 2-агоністи короткої дії. Відзначимо, що САЛ має і ряд несподіваних властивостей - зокрема, він викликає зниження патогенності Pseudomonas aeruginosa і має протективний ефект щодо Haemophilus influenzae в культурах епітелію респіраторного тракту [19-21]. САЛ є Високобезпечні препаратом, що доведено численними клінічними дослідженнями.
Першим препаратом з фіксованою комбінацією був Серетід®, що містить ІГКС ФП і САЛ і відноситься до інгаляційним β 2-агоністів тривалої дії.
Дослідження, проведене N. C. Barnes et al. продемонструвало, що у пацієнтів з персистуючою БА стартова терапія САЛ / ФП у порівнянні з ФП забезпечувала в 1,65 рази більше ймовірне досягнення добре контрольованої БА у пацієнтів з 2-ма ознаками поганого контролю БА до лікування і в 2,6 рази більше ймовірне досягнення добре контрольованої БА у пацієнтів з 3-ма ознаками поганого контролю БА до лікування [24].
Оригінальні препарати і дженерики. Оригінальний препарат з фіксованою комбінацією ФП і САЛ Серетід® широко і з успіхом застосовується для лікування БА і ХОЗЛ за допомогою метіодозірованного (МDI) і порошкового (Diskus) інгаляторів. Застосування оригінальних препаратів можливо тільки при отриманні достовірно доведених результатів клінічних випробувань з вивчення безпеки та ефективності препаратів. Так, на всіх стадіях клінічних досліджень фіксуються всі несприятливі реакції, це відбувається і протягом ряду років після виведення препаратів на ринок. Ці умови визначають ціну оригінальних препаратів. Коли закінчується термін дії патенту оригінальних препаратів, найбільш успішні медикаменти починають випускати у вигляді дженериків - копій оригінальних ліків. Причому копія повинна бути повною, т. К. На неї автоматично екстраполюються результати клінічних досліджень оригінального препарату. Дженерики завжди дешевше оригінальних препаратів, що розширює можливості терапії. Вимоги ВООЗ до дженерика щодо фармацевтичної і терапевтичної еквівалентності досить жорсткі - дженерик повинен діяти точно так же, як оригінальний препарат, мати такі ж ефективність і безпеку.
В даний час на ринок виведений препарат Сальмекорт, в якому фіксована комбінація 2-х активних компонентів - ФП і САЛ відповідає за дозою оригінального препарату, що випускається в MDI. У Укаїни було проведено відкрите рандомізоване багатоцентрове дослідження з перевірки гіпотези про не менших за ефективності та безпеки препарату Сальмекорт (25/250 мкг, в формі аерозолю для інгаляцій дозованого) в порівнянні з препаратом Серетід® (25/250 мкг, в формі аерозолю для інгаляцій дозованого ) при лікуванні пацієнтів з персистуючою БА і потребують комбінованої терапії високими дозами ІГКС і β 2-адреноміметиками пролонгованої дії.
Завдання даного дослідження:
1. Порівняльна оцінка рівня контролю БА і його динаміки протягом дослідження.
2. Порівняльна оцінка безпеки і переносимості препаратів Сальмекорт і Серетід®.
У дослідженні брали участь лікарі з 5 провідних медичних установ Укаїни. Діагноз БА встановлювався лікарем відповідно до практики лікувального закладу. Після підписання інформованої згоди на участь у дослідженні пацієнтам (113 осіб) проводився скринінг, вступний період мав тривалість в середньому 14 днів. За цей час дослідник оцінював відповідність пацієнта критеріям включення / невключення і стабільність захворювання. Потім 107 пацієнтів, які відповідали критеріям включення / невключення, були рандомізовані на 2 лікувальні групи.
Пацієнтам 1-ї групи (n = 56) було призначено Сальмекорт по 2 інгаляції 2 р. / Добу, пацієнтам 2-ї групи (n = 51) - Серетід® по 2 інгаляції 2 р. / Добу. Перший прийом препаратів проводився в центрі під наглядом медичного персоналу після виконання спірометрії. Дослідник інструктував пацієнтів, як правильно вводити препарати.
Пацієнти приймали препарати щодня протягом 12 тижнів. У них систематично проводилася спірометрія. Пацієнти повинні були щодня вести щоденник - вранці і ввечері записувати показники пікфлоуметріі, а також наявність симптомів БА і потреба в бронходилататор. В період прийому досліджуваних препаратів було передбачено 3 візиту пацієнтів в центр з періодичністю 4 тижнів. Після завершального візиту на 85-й день від початку лікування участь пацієнта в дослідженні припинялося, подальша терапія здійснювалася лікарем.
При проведенні аналізу ефективності було виявлено:
- Кількість пацієнтів з позитивною відповіддю на лікування за даними дослідження функції зовнішнього дихання склало 35 (64,81%) в групі Сальмекорта і 25 (49,02%) - в групі препарату Серетід®. Ставлення шансів Сальмекорт / Серетід® склало 1,92 (0,88-4,2), а відносний ризик - 1,32 (0,94-1,86). Односторонній 95% довірчий інтервал, в межах якого перевірялася гіпотеза «не гірше», склав 0,99 для відносного ризику і відносини шансів.
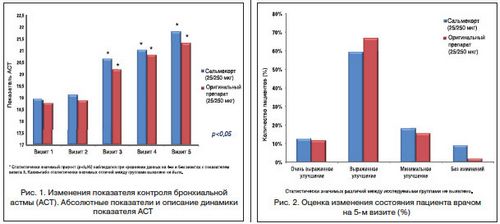
- При порівнянні показників контролю БА (опитувальник АСТ) на візитах 4 і 5 в обох групах було відзначено статистично значимий приріст, при цьому кількість пацієнтів з приростом оцінки як мінімум на 1 бал склало 45 в групі Сальмекорта і 40 - в групі препарату Серетід® (рис . 1).
- Відзначено приріст показників пікової швидкості видиху за даними щоденників пацієнтів в період, що передував візиту 5, у порівнянні з періодом, що передував візиту 2.
- За періоди дослідження, що передували візитам 4 і 5, було відзначено зменшення загальної кількості нападів БА. При порівнянні груп препаратів Сальмекорт і Серетід® відзначено статистично значиме зменшення загальної кількості нападів БА в групі Сальмекорта.
- При оцінці зміни стану пацієнта лікарем на 5-му візиті статистично значущих відмінностей між досліджуваними групами не виявлено (рис. 2).
Аналіз частоти виникнення небажаних явищ, проведений з використанням методики «bootstrap», не виявив статистично значущої різниці між групами терапії за даним параметру.
У жодному разі не було відзначено розвитку кандидозного ураження слизових ротоглотки на тлі застосування досліджуваних препаратів.
Результати дослідження дозволили зробити наступні висновки:
- Ефективність препарату Сальмекорт (25/250 мкг, в формі аерозолю для інгаляцій дозованого) при 12-тижневому лікуванні пацієнтів з персистуючою БА не менш ефективності препарату Серетід® (25/250 мкг, в формі аерозолю для інгаляцій дозованого).
- На підставі отриманих даних про безпеку можна зробити висновок про сприятливий профіль безпеки і переносимості препарату Сальмекорт.
Тільки для зареєстрованих користувачів