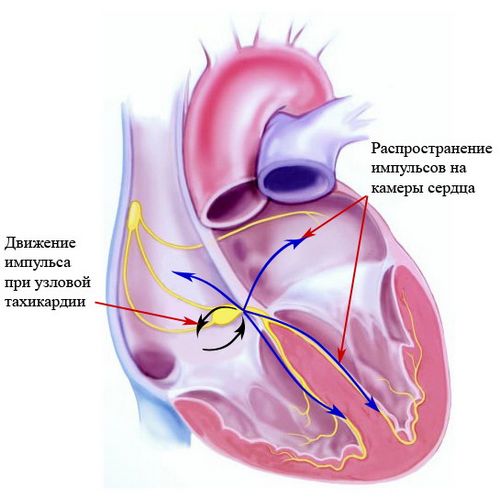
Тахікардія - це різновид аритмій серця, при яких відбувається збільшення частоти серцевих скорочень (ЧСС). Аритмії можуть бути з правильним і неправильним ритмом, з високою, нормальної і низькою частотою серцевих скорочень.
Порушення ритму може бути як фізіологічне, так і патологічне.
Серед порушень ритму - аритмій, найчастіше зустрічаються, тахікардії порушення які клінічно пов'язані зі збільшенням роботи і ритму. Коли з'являється тахікардія, основними ознаками у людей, які страждають цією патологією, є сильне серцебиття. У ряді випадків можливе виникнення такої скарги як ритмічне, відчутне пульсування судин голови і шиї. Людина стає неспокійною, дратівливою, у нього з'являється запаморочення, відчуття тяжкості в голові, непритомний стан. Тахікардії становлять загрозу для життя в тих випадках, коли вони призводять до порушення насосної функції серця або до його повної зупинки.
В основі появи тахікардій лежить збільшення автоматизму синусового вузла, який сприяє нормальному ритмічному скороченню серця. Навіть здорові люди можуть відчувати тахікардію, і пов'язано це з викидом великої кількості адреналіну в кров, а також впливом факторів СНС (симпатичної нервової системи). При відсутності різних негативних факторів ритм серця повертається до нормальних показників. Однак у деяких людей тахікардія, як вторинне прояв захворювання, може викликати серйозні проблеми, в цьому випадку необхідно проводити регулярний курс медикаментозної терапії. При сучасному підході, пріоритетним рішенням даної проблеми є антиаритмічної терапії. Фармакологічна терапія порушень ритму серця полягає в підборі і застосуванні антиаритмічних препаратів, які класифікують залежно від механізму їх дії.
Які препарати і ліки потрібні для лікування тахікардії
Тахікардія - важке захворювання, отже, препарати, дозування та схеми лікування вибирає тільки фахівець на підставі отриманих фізикальних методів дослідження і додаткових методів дослідження: ЕКГ, ехокардіографія (ЕхоКГ), (Холтер - ЕКГ) та інших електрофізіологічних досліджень.
Терапію необхідно призначати тільки при виключенні впливу всіх факторів, які можуть провокувати даний стан. це:
- Виняток кофеїну, і шкідливих звичок (алкоголь, тютюн),
- Огорожа від стресів, зайвої психічної, емоційної і фізичної навантаження,
- Відвідування сеансів психотерапії, якщо аритмія нейрогенная,
- Прийом препаратів заліза і рясне пиття,
- Видалення пухлини надниркових залоз,
- Прийом спеціальних препаратів при тиреотоксикозі.
Натуральні ліки від тахікардії

- Валеріана. Цей препарат сприяє розширенню серцевих судин, легкому засипанню, а також уповільнення ЧСС.
- Настоянка глоду, що сприяє зменшенню серцебиття і збудливості, нормалізації тиску, виявляє седативний ефект,
- Седативний засіб з помірним ефектом нормалізації ритму - персен.
Дані лікарські засоби є натуральними, але також мають ряд протипоказань і побічних явищ, тому прийом обов'язковий тільки під контролем лікаря. Також важливо пам'ятати, що ці препарати мають загальним типом дії, і мають лише незначний антиаритмический і седативний ефект і їх застосування не виключає основний схеми лікування, наведеної нижче:
синтетичні ліки
У сучасній практиці використовують класифікацію та групи препаратів по Вольгану- Вільямсу зі змінами:
Аденозин, дігоксин, магнезія сульфат.
Важливо своєчасно виявляти у себе симптоми, характерні для певного виду і форми тахікардій.
синусова тахікардія діагностують, якщо у пацієнта без фізичного навантаження ЧСС перевищує 90 / хвилин. Якщо дана симптоматика присутній і призводить до погіршення якості життя, то для хворого пріоритетним ліками для лікування синусової тахікардії є ß-6локатори:
- Застосовують перорально (через рот) бісопролол по 2,5 - 10 мг. 1 раз на добу або
- Перорально метопролол в дозі 50 мг. 2 рази на добу.
при присутності непереносимості даних препаратів застосовують івабрадін або недігідропірідіновие антагоністи кальцію (мінімальні дозування дилтиазема або верапамілу):
- Верапаміл внутрішньовенно (в / в) по 2,5 - 5,0 мг. перорально верапаміл по 40 - 80 мг. в середньому в три прийоми, а також можна вводити дилтиазем перорально по 60 - 180 мг. вранці і ввечері.
Ефективність лікування оцінюють по спадаючій ЧСС і усунення клінічних проявів.
Патологія синусового вузла, синдром його слабкості - Особлива форма тахі- брадикардії, що виявляється порушенням автоматизму предсердно-шлуночкового вузла. Лікування полягає в кардіохірургічному імплантації електрокардіостимулятора. За потреби вводять:
- Атропін в / в або підшкірно (п / к) по 0,05 - 0,2 мг. вранці і ввечері.
- Ізопреналін в / в або п / к по 2 -20 мкг / хв по 2,5 - 5 мг. в середньому в три прийоми.
Тахіформа аритмії за типом екстрасистолії - Поява ранніх патологічних електроімпульсів. Основне в клінічному перебігу: відчуття різкого завмирання, «зрив ритму», зупинки серця. Поділяються на надшлуночкові і шлуночковіекстрасистоли.
На ЕКГ шлуночковіекстрасистоли виглядають так:
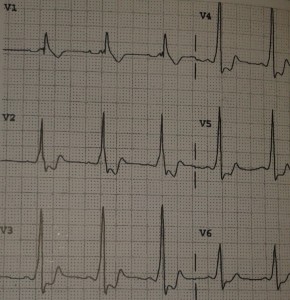
Запам'ятайте: Чи не аналізуйте ЕКГ самостійно, проконсультуйтеся з фахівцем.
Для лікування даного виду тахікардії розроблена сучасна схема препаратів:
- Застосовують перорально бісопролол по 5 - 10 мг. 1 раз на добу.
- Перорально метопролол в дозі 50 - 100 мг. 2 рази на добу.
У разі недостатньої результативності ß-адреноблокаторів, їх комбінують з антиаритмічними препаратами 1 класу:
- Перорально етацизин по 50 мг. добова доза розбивається в три прийоми.
- Перорально дизопірамід в дозуванні 100-300 мг. добова доза розбивається в три прийоми.
- Перорально прокаїнамід в середньому 250-500 мг. в три прийоми (добова доза не повинна перевищувати 50 мг / кг / добу).
Якщо у пацієнта з хворобою серцево-судинною системою є протипоказання прийому антиаритмічних засобів 1А, С класу, призначають з обережністю аміодарон:
1. Перорально аміодарон в середньому 200 мг в три прийоми (в перший тиждень), 200 мг. вранці і ввечері (в другий тиждень), потім середню дозу 200 мг 1 раз в добі протягом місяця.
Якщо причиною появи екстрасистол є електролітний дисбаланс, можливо регулювання гіпокаліємії-магніеміі. Дозу і частоту прийому розраховують відповідно до змісту магнію і калію в крові:
1. Хлористий калій вводять з розрахунком 0,5 до 2 г / добове дозування, в / в, по 15-25 крапель в хвилину.
2. 25% магнезію сульфат по 2 -3 введення в день, в / в до 7-11 г / добу.
Тахікардія шлуночкова. Починається раптово і так само раптово закінчується з кратністю в 100 ударів за хвилину, джерело ектопічної імпульсації знаходиться нижче пучка Гіса (освіта, в серцевого м'яза відповідає за ритм).
На ЕКГ тахікардія шлуночкова виглядають так:
Лікування: 1. При зверненні пацієнта до лікарні доцільно застосувати лідокаїн по 1 мг / кг маси тіла, приблизно 200 мг в / в болюсно, потім 200 - 400 мг. в / м кожні 3-6 годин. 2. Призначають аміодарон в дозуванні 150 мг протягом 10 хв. наступні по 150 мг через 10-30 хв. в / в. 3. Новокаинамид 1-2 м в / в повільно. 4. Анаприлин по 5 мг. в / в струменево. 5. Верапамил 5-10 мг. в / в струменево. 6. мексітіл (мексірітм) по 5 - 10 мг. 2 р / в день в / в.
Запам'ятайте: Самостійне призначення препаратів несе загрозу вашому житті. Дозу і тривалість прийому препарату лікар підбирає індивідуально.
Тріпотіння і фібриляція шлуночків - Одна з грізних ускладнень видів тахікардії, що виникає внаслідок тривалого перебігу ішемічної хвороби серця.
На ЕКГ 2 тріпотіння шлуночків з переходом в часткову асистолию (зупинка серця), 3 - миготлива тахікардія шлуночків з асистолией, 4 - миготлива тахікардія шлуночків, 5 - часткова асистолія виглядають так:
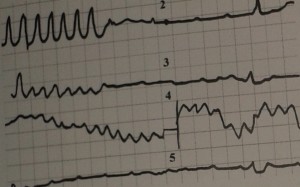
Лікування: Непрямий масаж серця, штучна вентиляція легенів, дефібриляція розрядом 200 Дж, згодом 360 Дж.
фібриляція передсердь - вид тахікардії, при якому виникає пряма загроза для життя. ЧСС в середньому 700-900 ударів за хвилину.
На ЕКГ фібриляції передсердь виглядають наступним чином:
Медикаментозна терапія: Перешкода гострих станів домагається за умови антикоагулянтного лікування, моніторинг ритму серця, і компенсування первинної хвороби. Препарати антикоагулянтної терапії:
- Варфорін в середньому 4-15 мг / добова доза.
- Дабігатран в день 160 мг.
- Ривароксабан в середньому по 15-30 мг. добова доза.
Якщо є протипоказання антикоагулянтної терапії, призначають ацетилсаліцилову кислоту добову дозу починають з 75 мг. до 325 мг. перед сном, строго через 30 після вечері і клопідогрель 75 мг в день. Для нормалізації ритму використовують:
- Бісопролол по 5 - 10 мг. в день або по 10 - 20 мг. добову дозу бетаксололу або метапрололом добова доза від 50 до 100 мг. вранці і ввечері.
Призначають препарати в відсутності супутніх захворювань серця: в середньому 5 мг / на кілограм маси тіла людини пропафенона в / в повільно або флекаїнід 4 мг / кг протягом 10 хвилин в / в, повільно, а також перорально 200-300 мг. в день.
Всі ці ліки не призначають для самостійно лікування!