Трихомоніаз у вагітних жінок, лікування якого проводиться під контролем лікаря. Трихомоніаз відноситься до венеричних хвороб, які передаються статевим шляхом.
Джерелом розвитку недуги є бактерії трихомонади - прості паразити класу джгутикових. Вони потрапляють в статеві органи жінки під час вагітності. Причини розвитку недуги пов'язані з ослабленою імунною системою і частою зміною партнера.

Медичні показання
Трихомонади сприяють розвитку уретриту і простатиту. Вагітні можуть заразитися венеричним захворюванням в результаті використання брудної постільної білизни і недотримання елементарних правил гігієни.
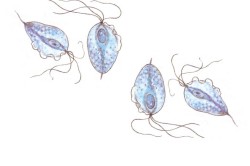
Жінка може бути носієм трихомонади до вагітності, при цьому вона не буде відчувати дискомфорт. Симптоми недуги почнуть проявлятися після зачаття. Трихомоніаз в період вагітності збільшує ризик народження малюка з патологіями або настання передчасних пологів.
Бактерії розмножуються швидко, викликаючи запалення навколоплідної оболонки. Це захворювання може спровокувати викидень на 7-8 місяці вагітності або народження мертвої дитини. Подібні ускладнення спостерігаються при важкій формі недуги. Рідко при трихомоніазі відбувається гіпотрофія плода.
Малюк може народитися в строк з вагою до 2 кг. Трихомоніаз під час вагітності збільшує ризик виникнення раку шийки матки. Плід заражається бактеріями через родові шляхи або при ковтанні малюком заражених навколоплідних вод.
симптоматика недуги

- свербіж,
- печіння,
- біль,
- подразнення слизової оболонки,
- хворобливе сечовипускання,
- поява кровотеч,
- пінисті виділення з запахом.
До наслідків недуги медики відносять безпліддя.
При діагностиці недуги можна завагітніти, але через несвоєчасне лікування трихомоніазу при вагітності в жіночому організмі спостерігаються такі зміни:
- зміна рН середовища в піхві,
- поява лужного середовища, що негативно позначається на активності сперматозоїдів,
- переміщення запального процесу в матку і маткові труби.
Так як слизова матки змінюється після хвороби, тому плід розташовується поблизу шийки матки. Рідко воно імплантується в шийку, перекриваючи вихід малюкові через природні родові шляхи. Подібні ускладнення вимагають проведення хірургічного втручання.
Основні методи терапії

Якщо вищеописана методика неефективна, тоді на останніх місяцях вагітності застосовують сильні медикаменти. На 2-му і 3-му триместрі призначають метронідозолом. Цей препарат вважається найпростішим і надійним в лікуванні трихомоніазу. Рідко жінці в положенні прописують Тинідазол, Атрікан і Наксоджин.
Якщо захворювання діагностовано на 12 тижні, тоді проводиться тривала терапія, що складається з декількох коротких курсів. Тільки лікар може підібрати ефективне лікування. При діагностиці важкої форми трихомоніазу курс лікування триває 3 місяці.
рекомендації лікарів
Медики рекомендують замінювати антибактеріальну терапію ваннами. Для їх приготування застосовують Фурацилин, ромашку. За допомогою таких розчинів проводиться спринцювання або готуються свічки. Щоб зміцнити організм, майбутній мамі призначають полівітаміни або вітаміни з мінераламі.Для лікування трихомоніазу за допомогою народних засобів застосовують бузок і чистотіл. Сік алое використовують 3 рази в день. Велика кількість активних речовин накопичується в квітці на 2-3 день після його зрізання. Рослина зберігається в холодильнику. Для спринцювання і ванночок використовують відвар ромашки та календули.
При рецидиві недуги раніше застосовуваний препарат в даному випадку неефективний. В цьому випадку пацієнтка здає необхідні аналізи. На основі отриманих результатів проводиться терапія. По завершенню курсу лікування (протягом 3-х місяців) жінка в положенні повинна спостерігатися у лікаря. Профілактика недуги полягає в дотриманні правил особистої гігієни, частій зміні нижньої білизни, використання презервативів.