Кісткова кіста - доброякісна пухлина, при якому в кістковій тканині з'являється порожнина. Основна небезпека полягає в тривалому перебіг захворювання без характерних ознак.
Часто закінчується патологічним переломом.
Захворюванню часто схильні діти і підлітки.
Виділяють 2 види кіст. юнацькі (солітарні) і аневризмальна. Юнацькі освіти зустрічаються здебільшого у хлопчиків, а аневризмальна - у дівчаток.
Механізм розвитку патологічного утворення
Через деякий час тиск рідини знижується, ферменти перестають бути активними, а кіста стає пасивною. Через деякий час вона зникає, а на її місці з'являється нова кісткова тканина.
Причини кісткових кіст
- Дистрофічний процес, викликаний проблемою з кровопостачанням.
- Порушення у формуванні плоду у вагітної жінки, коли є відхилення в момент закладки клітин кісткової тканини.
- Травма кістки.
Солітарна кісткова кіста
Зустрічається у віці від 10 до 15 років у хлопчиків. Але були випадки захворювання і в більш ранньому віці.
У чоловіків і жінок солітарна кіста виявляється рідко, в основному як недиагностированное захворювання з минулого. Частіше страждають трубчасті кістки плечей і стегон.
Хвороба розвивається безсимптомно. У рідкісних випадках може утворитися припухлість і з'являються болі.
У 70% випадків першою ознакою є патологічний перелом, викликаний травмою, наприклад, незначним забоєм або навіть падінням. Іноді причину перелому зовсім не вдається з'ясувати.
На початкових етапах кісти при першому огляді дуже складно виявити будь-які зміни. При пальпації іноді вдається виявити булавовидное потовщення, стінка якої може прогинатися, якщо кіста дуже велика.
Хворобливих відчуттів не спостерігається. Суглоби, руки і ноги не втрачають своїх функцій. Єдиним ускладненням може бути втрата почуття опори.
На пізніх стадіях кіста проходить кілька стадій:
- Активна стадія триває близько року. У цей період спостерігається припухлість ураженої ділянки, повторюються патологічні переломи.
- Пасивна стадія. Болі згасають, переломи більше не спостерігаються. Кіста втрачає зв'язок з росткової зоною, і зменшується в розмірах.
- Період відновлення. Прихована кісткова кіста плавно пересувається в диафиз (центральний відділ трубчастої кістки). Час такого переміщення - від 1,5 до 2 років. Весь цей час в кістковій тканині відбуваються руйнівні процеси, але вони ніяк зовні не проявляються. У цей період знову спостерігаються безпричинні переломи, які ніяк не діагностуються - підліток може спокійно ходити і не скаржитися на болі. Пройде якийсь час і кістки почнуть зростатися, внаслідок цього місце перелому звузиться, а порожнину, в якій знаходилася кіста - зменшиться. Трапляється таке, що в районі патологічного утворення може залишитися невелике ущільнення.
Від моменту виникнення солитарной кісти до повного її зникнення проходить близько 2 років.
Аневризмальна кісткова кіста
Цей вид кісти зустрічається рідше солитарной (частіше у дівчаток 10-15 років). Уражаються тазові, трубчасті, стегнові кістки. Аневризмальна кісткова кіста майже завжди розвивається після травми і, на відміну від солитарной, проявляється гостро:
- Спостерігаються больові відчуття, що виникають в місці розвитку кісти.
- Набряклість, припухлість.
- Почервоніння шкіри.
- Явна ущільнення при пальпації.
- Збільшення венозних судин в ураженій області.
Виділяють 2 форми кісти:
Стадії розвитку аневризмальна кісткової кісти:
- Перша стадія - руйнування і повне розсмоктування всіх елементів кісткової тканини.
- Другий ступінь - обмеження в русі.
- Третя стадія - регенерація.
Період розвитку аневризмальна кісткової кісти може тривати від 1 до 3 років. Для аневризмальна кісткової кісти характерні рецидиви, які, судячи з оцінок хірургів, досягають 30-40% від усіх виявлених прецедентів.
методи діагностики
- Збір сукупних відомостей - скарги, наявність болів, час і тривалість симптомів.
- Зовнішній огляд хворого і пальпація.
- Встановлення ортопедичного статусу - поза хворого в русі, в спокої, асиметрія ніг, симетрія м'язів.
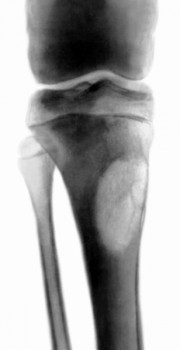
- Рентгенографія - дослідження, завдяки якому можна встановити, наскільки вражена кісткова тканина. На знімку фахівець може визначити вогнище ураження, а також рівень зміни прилеглих тканин.
- МРТ цей вид діагностики може знадобитися лише в тому випадку, якщо у пацієнта є перелом.
- Пункція кісткової кістки - така маніпуляція проводиться для того, щоб отримати дані про зміст кістки для подальшого аналізу її складу. Результати пункції дозволяють доктору встановити причину появи кісти, а також в подальшому визначити тактику її лікування.
- Комп'ютерна томографія - це актуальний метод діагностики, завдяки якому вдається отримати детальні відмінні знімки ураженої області, дають фахівцеві точну, вичерпну інформацію про ступінь поширення освіти.
- Ультразвукове дослідження.
- Кістобарометрія - за допомогою цього аналізу визначається внутрішньокістковий тиск хворого.
Вибір того чи іншого методу терапії залежить від виду кісти, віку пацієнта та особливостей його організму.
- Якщо є патологічний перелом, то накладається шина.
- Якщо кіста утворилася в стегнової або плечової кістки і при цьому ще є перелом, тоді фахівець накладає пацієнтові гіпсову пов'язку.
- Якщо хворому пощастило і у нього немає перелому, тоді на плече визначається Косиночная бандаж (якщо кіста в цій області), а для ніг призначаються милиці.
- Доктора всіляко намагаються допомогти хворому скоріше видужати, тому для швидкого відновлення пацієнтові проводять курс лікувальних пункцій. Проколи виробляються під місцевим знеболенням, дитині не потрібно для цього лягати в лікарню, все робиться в амбулаторних умовах. Спочатку лікар вводить в порожнину патологічного вогнища 2 голки, потім він отримує матеріал для подальшого дослідження. Після цього порожнину промивається фізіологічним розчином, одна голка забирається, а через другу вводиться протеаз контрикал в потрібній кількості. Проколи повторюють тричі з інтервалом в 3 тижні.
- Пацієнтам після 12 років при великій, але в той же час відмінно ховається кісті, фахівець може ввести ліки гідрокортизон ацетат. Звичайне дозування цього засобу становить 10 м
- Якщо на рентгенівському знімку видно, що порожнина закрилася, то доктор призначає лікувальну фізкультуру. Спочатку потрібно виконувати такі вправи, які б давали незначну навантаження, а потім поступово інтенсивність проведення тренувань потрібно збільшити.
Тривалість консервативної терапії становить від 3 до 12 місяців.
Операція з видалення кісткової кісти призначається тільки в тому випадку, коли консервативне лікування не дає результатів, хвороба продовжує прогресувати, і вже з'явилися сигнали про поразку спинного мозку і нервових закінчень.
Хірургічне втручання є видалення ураженої ділянки кістки.
Якщо розмір кісти великий, то після операції на місці колись зосередженого освіти формуються великі пошкодження. Такі недоліки вимагають виправлення: виконується кісткова пластика ауто або аллопластічним матеріалом.
Для дітей 15-16 років - прогноз позитивний в 85-90% інциденти. Повторні проблеми можуть бути при аневризмальна кісті або в разі лікарської помилки. Регенерація рухової активності після другого хірургічного втручання гарантована в 99% випадків.
Який лікар лікує
Лікування кісткових кіст проводять ортопеди. травматологи і хірурги.