Прискорене серцебиття, коли виникає відчуття вистрибує з грудей серця, викликають різні причини. Це можуть бути стресові ситуації, раптовий переляк, фізичне навантаження.
Фізіологічна тахікардія проходить сама, коли ситуація налагоджується. Прискорене серцебиття, викликане іншими причинами, вимагає негайного лікування.
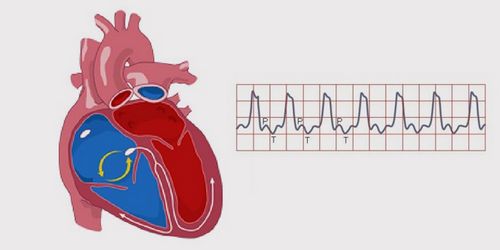
Від чого буває тахікардія
Симптоми хвороби сигналізують про серйозні захворювання. Якщо напад тахікардії триває більше 3 днів, необхідно піти до фахівця, зробити ЕКГ. Вчасно проведене обстеження пацієнта, правильно поставлений діагноз полегшать процес лікування і одужання, допоможуть уникнути небезпечних ускладнень. Симптомами хвороби стають:
- часте вживання кави,
- алкоголізм,
- генетична схильність,
- інтоксикація організму,
- клімакс,
- часті стреси,
- прийом лікарських препаратів,
- велика крововтрата.
Може зустрітися ідіопатична тахікардія у дитини. Особливість її прояви - не ясна причина виникнення хвороби. Підставами шлуночкової пароксизмальної тахікардії у дорослих стають численні захворювання. Сюди відносять:
- артеріальну гіпертонію,
- серцеву недостатність,
- міокардит,
- порок серця,
- гострий інфаркт міокарда,
- цукровий діабет,
- патології шлунково-кишкового тракту,
- захворювання дихальної системи,
- лихоманку,
- кардіосклероз,
- неврози,
- анафілактичний шок,
- інфекційні захворювання,
- хронічну ішемічну хворобу серця.
Чим небезпечна тахікардія? Прискорення серцевих ритмів, які при аритмії досягають до 250 ударів в хвилину, відбувається через неправильну роботу шлуночків. Механізм зміни такий - електричний імпульс, проходячи по серцю і зустрічаючи на шляху перешкоди, викликає блокаду - хаотичне скорочення серцевого м'яза. Шлуночки стискаються, а розслаблення не настає - в них не встигає надходити кров. Імпульс може блокуватися в синусному вузлі, передсерді, ніжках пучка Гіса. Така ситуація викликає зупинку кровообігу, порушення функцій мозку, виникнення інсульту.

Симптоми пароксизмальної аритмії
Виникнення нападів при шлуночкової пароксизмальної тахікардії може починатися і закінчуватися раптово. Вони відрізняються тривалістю - від декількох секунд до доби. Все починається з сильного поштовху в груди, потім відбувається почастішання серцебиття. Можуть зустрічатися такі ознаки тахікардії:
- слабкість,
- утруднене дихання,
- тремтіння,
- пітливість,
- болю в грудях,
- задишка,
- блідість шкіри,
- запаморочення,
- рясне виділення сечі,
- страх,
- зниження тиску,
- втрата свідомості.
Види шлуночкової тахікардії
Шлуночкова пароксизмальна тахікардія (ЖПТ) по тенденціям розвитку характеризується гострою, хронічною і рецидивну форму. Вона може тривати кілька років або після зняття нападу відновлюватися знову. Залежно від місця знаходження додаткового вогнища збудження ритму виділяється наджелудочковая або пароксизмальна суправентрикулярна тахікардія. Її осередок розташований над рівнем проводить шляху шлуночків. Вона включає різновиди:
Наджелудочковую різновид захворювання відрізняє поява ритмічних імпульсів, які проводяться в шлуночки. У передсердно-шлуночкової варіанті вони поворотним способом йдуть в передсердя. Шлуночкова пароксизмальна тахікардія супроводжується відсутністю ритму. Передсердя в цьому випадку починають скорочуватися в кілька разів швидше, ніж шлуночки. Це може викликати ризик розвитку серцевої недостатності.

стійка форма
При цій формі захворювання тривалість нападу починається з 30 секунд. У цьому стані у пацієнта з'являються по етапах характерні ознаки:
- з'являється біль,
- порушується кровообіг,
- зупиняється дихання,
- порушується активність серцевого м'яза - кров не прокачується по судинах,
- розвивається кисневе голодування клітин мозку,
- виникає серцева недостатність,
- настає смерть серцевого м'яза.
Нестійка шлуночкова тахікардія
Сам по собі цей вид пароксизмальної тахікардії не впливає на гемодинаміку, тому що тривалість нападу не перевищує 30 секунд. Небезпека нестійкої шлуночкової тахікардії полягає в тому, що вона передує несподіваною фібриляції шлуночків. Стан при цьому представляє смертельну небезпеку - необхідна термінова реанімація.
діагностика аритмії
При шлуночкової пароксизмальної тахікардії виникає загроза життю, тому важливою є своєчасна клінічна діагностика. Для розпізнавання особливостей захворювання існує кілька методів. Пароксизмальна аритмія діагностується:
- за оцінкою даних ЕКГ,
- физикальном обстеженням,
- добове холтерівське моніторингом,
- радіонуклідних скануванням,
- комп'ютерною томографією,
- проведенням внутрисердечного електрофізіологічного дослідження - для диференціальної діагностики,
- реєстрацією чреспищеводной ЕКГ.
При фізикальному обстеженні спостерігають одиничний венозний пульс - періодично виникають величезні хвилі і більш частий - артеріальна. Перший тон серця може змінювати інтенсивність від дуже слабкого до надто гучного при однаковості систоли шлуночків і передсердь. Пароксизмальнатахікардія на ЕКГ відзначається наявністю послідовних частих імпульсів з однаковим інтервалом.
Невідкладна допомога при пароксизмальній тахікардії
Долікарське проведення допомоги при захворюванні включає проведення рефлекторних прийомів:
- пацієнт робить глибокий вдих, потім закриває рот, йому затискають ніс і пропонують поднатужиться,
- хворому натискають на очні яблука,
- опускають особа в холодну воду,
- провокують блювотний рефлекс,
- проводять холодне обтирання,
- дають таблетку Феназепаму 0,0005 г, щоб знизити відчуття страху.
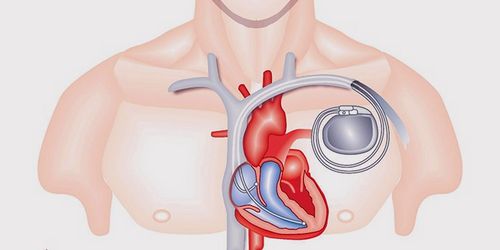
Лікування шлуночкових аритмій
Купірування нападу здійснюють в залежності від виду пароксизмальної аритмії - наджелудочкового або шлуночкового. Лікування має відмінності. У разі наджелудочковой пароксизмальної аритмії:
- роблять масаж сонної артерії праворуч,
- проводять стимуляцію ритму, вводять препарати від тахікардії - Новокаинамид, розчин Кордарону ®,
- призначають седативні лікарські засоби - Седуксен, Валокордин,
- проводять електроімпульсну терапію - кардіоверсію або дефібриляцію, якщо не спостерігаються поліпшення,
- встановлюють електрокардіостимулятор.
Шлуночкова пароксизмальна тахікардія лікується медикаментозно. В цьому випадку рефлекторні методи неефективні. Комплекс лікування включає крапельне введення розчину Лідокаїну з глюкозою. Для купірування порушення ритму виду -пірует- використовують сірчанокислої магнезії у вигляді внутрішньовенних ін'єкцій. При порушеннях гемодинаміки застосовують екстрену кардіоверсію. Ефективне лікування способом радіочастотної абляції - впливом на серце електричними імпульсами - допомагає позбутися від порушень ритму.
Хворий, котрий переніс пароксизмальную тахікардію, повинен спостерігатися у лікаря. Профілактикою захворювання при надшлуночкової формі займаються, якщо спостерігаються часті повторювані напади. Пацієнту призначають препарати: Верапамил, Анаприлин. При шлуночкової вигляді профілактичні заходи проводять в незалежності від нападів. Чергують застосування Аміодарону і Соталолу, щоб виключити звикання.