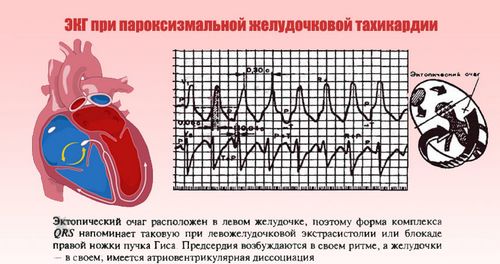
ЕКГ. пароксизмальнатахікардія
Серце людини складається з камер, які, по черзі скорочуючись, перекачують кров по організму. Спочатку відбувається скорочення передсердь, а потім шлуночків.
Серце скорочується з частотою від 60 до 90 ударів на хвилину. Змушують серце скорочуватися особливі клітини, що володіють автоматизмом.
Ці клітини об'єднані в спеціалізовані центри і називаються провідною системою серця. Центру автоматизму першого порядку, розташованому в правому передсерді і має назву «синусовий вузол», підкоряються центр автоматизму другого порядку (розташований між передсердями і шлуночками - АВ-вузол) і центр автоматизму третього порядку (розташований в м'язовій тканині шлуночків).
Імпульс, що виникає в синусовомувузлі, передається на нижні центри. Так поступово охоплюються збудженням передсердя, а потім шлуночки. Виникає сердечне скорочення.
1 Що таке пароксизмальнатахікардія?
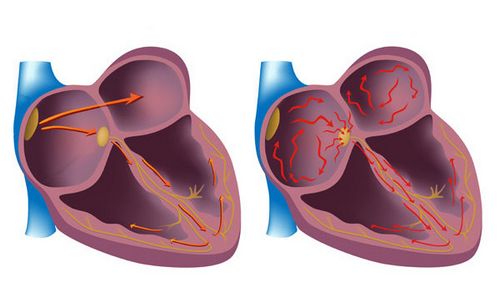
Але не завжди синусовий вузол і інші центри провідної системи працюють злагоджено і чітко, змушуючи серце скорочуватися з нормальною частотою. Іноді робота синусового вузла може порушуватися або припинятися зовсім. Тоді може спостерігатися патологічна активність центрів автоматизму другого і третього порядків або зовсім інших клітин серця, які називаються ектопічними.
Вони скорочуються хаотично, з високою частотою, виробляючи патологічні імпульси з різних джерел. Такий механізм виникнення імпульсів з ектопічних центрів називається «механізм re-entry». Внаслідок цього імпульси здійснюють рух як би по замкнутому колу, формуються повторні хвилі збудження. Це призводить до почастішання скорочень серця, може виникати пароксизмальнатахікардія.
Пароксизмальнатахікардія - раптово виникає і раптово закінчується напад серцебиття з частотою 140-250 ударів в хвилину при збереженні правильного ритму серцевих скорочень.
2 Які причини виникають нападів серцебиття?
Вроджені вади серця
Причини виникнення пароксизмів прискореного серцебиття різноманітні. Для зручності класифікації, всі причини ділять на серцеві і внесердечние.
Основні серцеві причини виникнення пароксизмів тахікардії:- ішемічна хвороба серця, постінфарктний стан,
- вроджені вади серця,
- первинні порушення електричних властивостей м'язової тканини серця (синдром Бругада, синдром подовженого Q-T). Носять спадкову схильність.
- серцева недостатність,
- міокардіосклероз.

- підвищена функція щитовидної залози,
- електролітні порушення,
- фізичний або психоемоційний стрес,
- інтоксикація організму внаслідок вживання алкоголю, нікотину, великої кількості кави,
- вплив деяких медикаментів, що застосовуються в лікуванні інших захворювань: антидепресантів, антиаритмиков, антибіотиків, протиалергічних, що пригнічують апетит,
- анемія,
- інфекції, лихоманка.
Дуже важливо з'ясувати причину нападів для того, щоб грамотно надати допомогу і полегшити життя пацієнту.
3 Клінічна картина

Для пацієнтів з діагнозом «пароксизмальнатахікардія» характерні наступні симптоми: раптово виникають напади прискореного серцебиття, які так само раптово, через певний проміжок часу припиняються. Також до часто виникають симптомів можна віднести загальну слабкість, відчуття нестачі повітря, задишку, пітливість, тяжкість або стискають болі в грудній клітки. У деяких пацієнтів, особливо на початку нападу, нерідкі симптоми порушення центральної нервової системи: запаморочення, головний біль, а також можуть спостерігатися запаморочення.
Якщо при ретельному зборі у пацієнта ще з невстановленим діагнозом з'ясується, що у нього є симптоми порушення роботи серця у вигляді почастішання серцебиття, часто трапляється непритомність, були випадки раптової серцевої смерті у близьких родичів, можна припустити пароксизмальную тахікардію, можливо навіть спадкового походження. Допомога в постановці діагнозу надають лікарський огляд і інструментальні методи обстеження, зокрема ЕКГ.
4 Класифікація
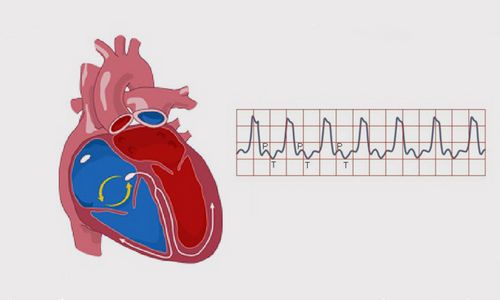
Шлуночкова пароксизмальна тахікардія
Пароксизмальнатахікардія класифікується, в залежності від джерела виникнення водія ритму, на наджелудочковую і шлуночкову. Надшлуночкова може бути синусовой (якщо патологічні імпульси виходять з синусового вузла), передсердної (якщо роль водія ритму беруть на себе ектопічні клітини передсердь), або атріовентрикулярної (якщо через порушення роботи синусового вузла приходить на допомогу центр автоматизму другого порядку - АВ-вузол ).
Якщо генератором імпульсів стають клітини шлуночків, пароксизмальна тахікардія буде називатися відповідно шлуночкової. Є спостереження, що в осіб похилого віку, що мають захворювання серцево-судинної системи, частіше зустрічається шлуночковатахікардія. А наджелудочковая тахікардія спостерігається частіше у осіб молодого віку без симптомів ураження серця. Уточнити діагноз, а також локалізацію джерела, надати своєчасну допомогу, допомагає ЕКГ.
5 Діагностика пароксизмів тахікардії
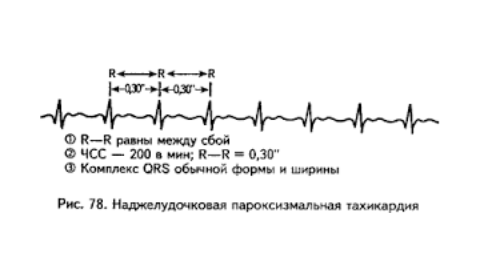
ЕКГ-ознаки наджелудочковой пароксизмальної тахікардії
Діагноз пароксизмальнатахікардія встановлюється при зборі скарг, огляді та проведенні діагностичних обстежень. При об'єктивному огляді звертає на себе увагу частий, ритмічний, правильний пульс. При прослуховуванні тонів серця, може бути посилений I тон, або, при важкому ураженні серця, тони будуть глухі. ЧСС може досягати 250 ударів в хвилину, але в середньому 140-180 ударів. Допомога в постановці діагнозу надає ЕКГ.
ЕКГ-ознаки наджелудочковой пароксизмальної тахікардії:- правильний ритм серця, з частотою 160-180 (до 250 в хв.), інтервали R-R однакові,
- напад має раптовий початок і раптово припиняється (якщо на ЕКГ вдається зафіксувати напад цілком),
- наявність зубця Р на ЕКГ перед кожним комплексом QRS,
- зубці Р при пароксизмі відрізняються від нормальних зубців Р на ЕКГ: вони бувають зазубреними, зниженими, двофазним, позитивними або негативними,
- комплекси QRS не змінені.
Шлуночкова пароксизмальна тахікардія має свої ЕКГ-особливості: зубці Р часто роз'єднані з комплексом QRS, комплекси QRS ширше нормальних.
У діагностика застосовують також добове моніторування ЕКГ по Холтеру, ЕхоКГ.
6 Лікування пароксизмальної тахікардії
Шлуночкова пароксизмальна тахікардія вимагає невідкладної медичної допомоги, оскільки часто розвиваються ускладнення: набряк легенів, колапс, раптова серцева смерть. Пароксизм надшлуночкової тахікардії має більш сприятливий прогноз, але також потребує обов'язкового лікування. Лікування повинне бути спрямоване на купірування нападу і запобігання появи нових.
Якщо пароксизм тахікардії у пацієнта трапився вперше, постарайтеся його заспокоїти, можна дати випити 45-60 крапель валокордин, 30-45 крапель валеріани або пустирника. Застосувати рефлекторні методи купірування пароксизму. Якщо тахікардія наджелудочковая, то напад може купироваться. До рефлекторним методам відносять пробу з напруженням, надування гумової кулі або м'яча, імітація блювотних рухів.
Якщо протягом 5-10 хвилин напад не купірується, потрібно обов'язково викликати невідкладну кардіологічну допомогу. При надшлуночкової тахікардії в лікуванні застосовують верапаміл, новокаїнамід, ритмонорм, аміодарон внутрішньовенно. Якщо лікування медикаментами неефективно, для купірування нападу надшлуночкової тахікардії застосовують електричну дефібриляцію розрядом в 50 Дж, якщо ефекту немає, другий розряд наносять більшої потужності.
Невідкладна антиаритмическая допомогу при лікуванні пароксизму шлуночкової тахікардії полягає в внутрішньовенному введенні лідокаїну або новокаїнаміду, не менше ефективний може виявитися верапаміл. Показаннями для електричної дефібриляції в лікуванні надшлуночкової тахікардії можуть стати важкий стан, що вимагає невідкладної допомоги: гостра лівошлуночкова недостатність, колапс, або відсутність ефекту від лікування медикаментами.
Коли напад куповані, лікування спрямоване на недопущення появи нових нападів. З цією метою застосовують антиаритмічні препарати, b-адреноблокатори, дігоксин для постійного прийому. Дози цих медикаментів встановлюються індивідуально, лікування призначається кардіологом.
Хірургічне лікування пароксизмальної тахікардії має місце при частих нападах, неефективності медикаментозного лікування, інвалідизації хворих. Можлива установка спеціального кардіостимулятора із заданою частотою скорочень серця або встановленими алгоритмами розпізнавання і купірування пароксизмів, або хірургічним шляхом проводиться руйнація області, де виникає патологічна імпульсація.