Токсоплазмоз - це інфекційне захворювання, яке викликається Toxoplasma gondii. Захворювання може протікати безсимптомно, з проявами лимфаденопатии, мононуклеозоподібний симптоматикою, аж до ураження центральної нервової системи у іммуноскомпрометірованних осіб.
У новонароджених можуть бути хоріореті Ніти, епіпріпадкі, розумова відсталість. Діагноз підтверджується серологічно, Г1ЦР і гістологічно. Лікування проводиться періметаміном в поєднанні з сульфадіазином або кліндаміцином. Глюкокортикоїди застосовують при хориоретинитах одночасно з основною терапією.
Людина інфікується токсоплазмами при будь-яких контактах з кішками, у яких виявляються токсоплазми, від 20 до 40% здорових дорослих людей серопозитивні по токсоплазмозу в США. Ризик розвитку захворювання дуже низький, але може розвинутися важка форма захворювання при ослабленому імунітеті і при внутрішньоутробному інфікуванні.
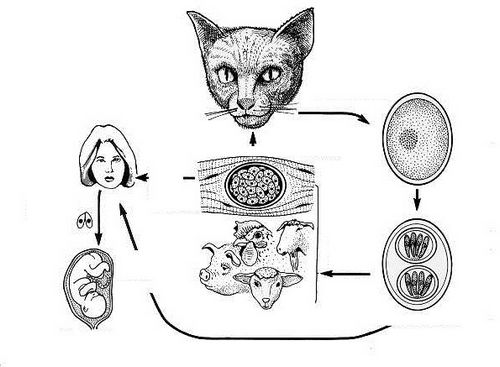
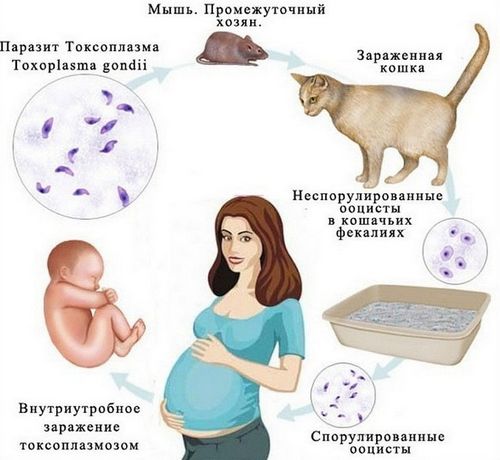
Т. gondii зустрічається серед птахів і ссавців. Цей внутрішньоклітинний паразит може заражати різноманітних теплокровних тварин. Він проникає в цитоплазму ядерних клітин і розмножується там безстатевим шляхом. У міру того як у організму-господаря розвивається імунітет, розмноження паразита сповільнюється і формуються тканинні цисти, які персистують роками, особливо в головному мозку і м'язах. Статеве розмноження Т. gondii відбувається в клітинах кишечника кішок, які утворюються ооцисти виходять з калом в грунт, зберігаючись в сирому ґрунті місяцями.
Проковтування ооцист з фекалій кішок - основний шлях зараження в США.
Інфікуватися можна при вживанні в їжу сирого або не пройшов достатню теплову обробку м'яса, що містить тканинні цисти, головним чином в м'ясі ягняти, свинині і дуже рідко в яловичині. Передача паразита може здійснюватися трансплацентарно, якщо мати була інфікована або якщо на тлі імуносупресії сталася реактивація первинної інфекції під час вагітності. Інфікування може відбутися при переливанні крові або лейкоцитарної маси або при трансплантації органів від серопозитивного донора. Первинна реактивация інфекції може відбутися у імуносупресивних пацієнтів. На відміну від здорових пацієнтів, при вродженої та набутої інфекції може розвиватися хориоретинит. Після перенесеної інфекції розвивається імунітет.
Захворювання зазвичай протікає безсимптомно, але можуть бути випадки легкого, самостійно разрешающегося шийного або пахвовій лімфаденіту. Можуть спостерігатися такі типи перебігу хвороби.
Гострий токсоплазмоз може симулювати мононуклеоз з лімфаденопатією, лихоманкою, нездужанням, міалгія, гепатоспленомегалією і рідко фарингіт. Можуть відзначатися: поява атипових лімфоцитів, помірна анемія, лейкопенія, лімфоцитоз, незначні порушення функції печінки - підвищення ферментів. Ці симптоми можуть тривати тижнями і місяцями, але захворювання майже завжди дозволяється самостійно.
Важкий дисемінований токсоплазмоз рідко розвивається у імунокомпетентних осіб. Реактивация латентного токсоплазмозу спостерігається у 30- 40% ВІЛ-інфікованих пацієнтів, які не застосовували антибіотикопрофілактику, але широке використання триметоприм-сульфаметоксазолу для профілактики пневмоцистної пневмонії різко знижує частоту токсоплазмозу. У більшості хворих з ВІЛ-інфекцією, у яких розвивається токсоплазмоз, часто розвиваються енцефаліти або менінгоенцефаліт, міокардит, пневмоніги, орхіти, залучаються інші органи, а диссеминация інфекції буває рідше. Токсоплазмоз ЦНС призводить до розвитку вогнищевих неврологічних симптомів, таких як порушення моторної і сенсорної функції, паралічу черепно-мозкових нервів, порушення зору, судомних нападів і загальних ознак ураження ЦНС, таким як головний біль, порушення свідомості, судоми, кома і лихоманка.
Дисеміноване захворювання первинно зустрічається у хворих з важким імунодефіцитом і характеризується пневмонітом, міокардитом, менінгоенцефалітом, поліміозитом, поширеною плямисто-папульозний висипом, лихоманкою з ознобами, прострацією. Токсоплазмової пневмоніти характеризуються розвитком дифузних інтерстиціальних інфільтратів, які мають тенденцію до швидкого злиття, викликаючи дихальну недостатність, в той час як ендертерііт може призводити до інфаркту невеликих легеневих сегментів. При міокардитах часто розвивається порушення серцевої провідності, яка зазвичай протікає безсимптомно, але може швидко приводити до серцевої недостатності. Нелеченая диссеминированная інфекція зазвичай закінчується смертю.

Природжений токсоплазмоз є наслідком первинної (часто безсимптомній) гострої інфекції, яку перенесла мати під час вагітності. Жінки, інфіковані до вагітності, як правило, залишають поза передачею інфекцію плоду, тим не менш, інфекція може знову активувати під час вагітності в результаті іммунносупрессіі. Можуть бути спонтанні аборти і мертвонародження. Відсоток дітей, що вижили, народжених з вродженим токсоплазмозом, становить 15-30-60% при перенесеної інфекції в перший, другий і третій триместр вагітності відповідно. Захворювання у новонароджених протікає важко, особливо якщо інфікування відбулося в ранні терміни вагітності, з жовтяницею, висипом, гепатоспленомегалією, і характеризується тетрадой ознак: двосторонній хориоретинит, кальцинати в головному мозку, гідроцефалія або мікроцефалія і затримка психомоторного розвитку. Прогноз несприятливий. Багато дітей з легкою інфекцією і більшість новонароджених від матерів, інфікованих протягом третього триместру, при народженні здорові, але мають високий ризик розвитку судом, затримки розумового розвитку, хориоретинита і інших симптомів, які з'являються через місяці або навіть роки.
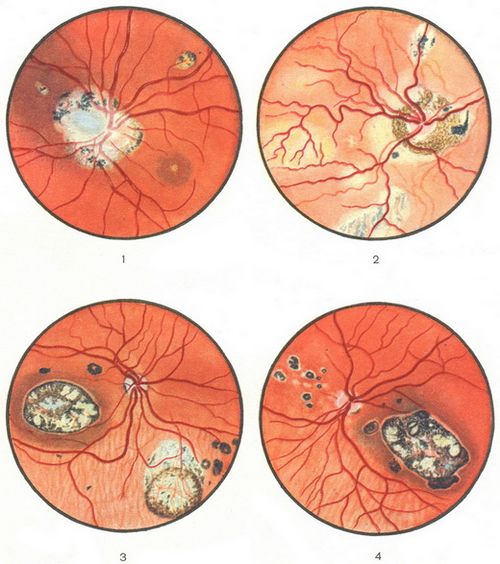
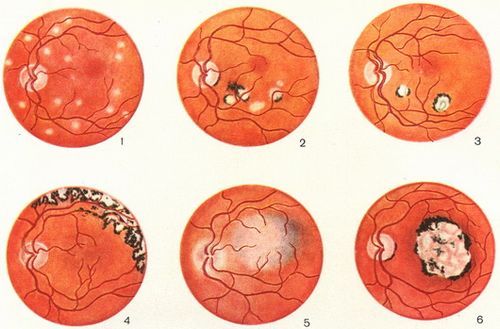
Поразка очей при токсоплазмозі зазвичай є наслідком вродженої інфекції, яка реактивується у віці від 13 до 20 років, але може бути пов'язана і з первинною інфекцією. Може розвиватися вогнищевий некротизуючий ретиніт і вторинне гранулематозное запалення судинної оболонки. Рецидив хориоретинита може відбуватися часто і призводить до болів в оці, зниження чіткості зору та іноді до сліпоти.
діагностика
Зазвичай проводиться серологічна діагностика. Протягом перших двох тижнів захворювання з'являються специфічні IgM антитіла з піком на 4-8-му тижні, з поступовим зниженням титру до невизначеного рівня, слід пам'ятати, що вони можуть бути присутніми до 18 місяців після гострої інфекції. Титр IgG антитіл підвищується повільно, з піком 1-2 місяці і може залишатися стабільно високим протягом декількох місяців і років. У імунокомпетентних пацієнтів наявність специфічних IgM антитіл з низьким рівнем IgG говорить про недавню інфекції. У іммуноскомпрометірованних осіб з симптомами енцефаліту гостра інфекція може бути запідозрений при наявності IgG анітітел. Рівень специфічних IgG антитіл у ВІЛ-інфікованих зазвичай невисокий, але може і не визначатися. Перенесена інфекція у здорових людей характеризується відсутністю IgM, а наявність IgG вказує на резистентність до повторної інфекції. У хворих з хоріоретінітамі зазвичай виявляють низький рівень IgG антитіл і не виявляють IgM антитіла.
Виявлення IgM антитіл у новонароджених передбачає вроджену інфекцію (материнські IgG, але не IgM проходять через плаценту). Для діагностики вродженого токсоплазмозу у дітей більш чутливий тест визначення IgA (ніж IgM), але він доступний тільки в спеціальних лабораторіях. У хворих з ВІЛ-інфекцією серологічні тести не грають ролі для підтвердження діагнозу токсоплазменного енцефаліту. IgM відсутні при реактивації інфекції, a IgG антитіла не дозволяють розрізнити латентну і повторну інфекцію.
Іноді паразита можна виявити гістологічно. Тахізоіти, які з'являються при гострій інфекції, виявляються при фарбуванні по Гімзою або Райту, але їх складно знайти при стандартній обробці біопсійного матеріалу. При гострій і хронічній інфекції тканинні кісти не розрізняються. Токсоплазма повинна бути диференційована від інших внутрішньоклітинних паразитів, таких як Histoplasma, Trypanosomacruzi, Leishmania. В окремих лабораторіях доступний ПЛР-аналіз для визначення ДНК паразита в крові, спинномозковій рідині і амніотичної рідини. Для діагностики токсоплазмозу в період вагітності переважно зробити ПЛР-аналіз амніотичної рідини.
Якщо підозрюється нейротоксоплазмоз, пацієнту виконуються КТ з контрастуванням і / або МРТ, а також люмбальна пункція при відсутності симптомів підвищеного внутрішньочерепного тиску. МРТ більш чутлива, ніж КТ. У спинномозковій рідині виявляють лімфоцитоз і підвищений рівень білка. Типова картина при КТ - поодинокі або множинні щільні округлі вогнища, які при використанні контрастних речовин характеризуються зміною яскравості від центру до периферії. Хоча ці поразки не патогномонічні, їх виявлення у хворих з ВІЛ-інфекцією і симптомами ураження ЦНС служить підставою проведення хіміотерапії проти токсоплазми. Якщо підозра виправдано, то клінічне і радіографічне поліпшення настає протягом 7-14 днів. Якщо симптоми необхідне проведення біопсії головного мозку.

Більшість імунокомпетентних хворих в лікуванні не потребують. Специфічне лікування показано при гострому токсоплазмозі новонароджених, вагітних, іммуноскомпрометірованних осіб.
Найбільш ефективні схеми включають пириметамин 50-100 мг всередину 2 рази на день в перший день, потім 50-100 мг 1 раз на день протягом 3-4 тижнів у дорослих (1 мг / кг кожні 12 годин протягом 3 днів, потім 1 мг / кг 1 раз на день протягом 4 тижнів у дітей) плюс сульфадіазин 1-1,5 г внугрь 4 рази на день для дорослих протягом 4 тижнів (25-50 мг / кг 4 рази на день протягом 4 тижнів у дітей) . Пригнічення кісткового мозку піриметаміном може бути ослаблене застосуванням лейковорина (але не фолатів, які блокують терапевтичний ефект піріметаміну), 10-25 мг 1 раз на день (для дорослих). У хворих з ураженням очей застосовують глюкокортикоїди.

Діти з вродженим токсоплазмозом повинні отримувати пириметамин 1 мг / кг
2 рази в день протягом 2-3 днів, потім 1 мг / кг 1 раз в день плюс сульфадіазин 50 мг / кг 2 рази на день протягом 6 місяців, через 6 місяців пириметамин призначається 3 рази в тиждень, а сульфадіазин - щодня, щоб загальний курс склав 12 місяців. Новонароджені також отримують лейковорін 5-10 мг всередину 3 рази на тиждень під час прийому піріметаміну і протягом 1 тижня після його закінчення.
Лікування вагітних, хворих токсоплазмозом, знижує ризик інфікування плода. Однак пириметамин не повинен використовуватися до кінця першого триместру вагітності. Ризик передачі токсоплазми протягом першого триместру може бути знижений при застосуванні спіроміціна - 1 г всередину 3 рази на день, але він менш активний, ніж комбінація пириметамин-сульфонамід, і не проникає через плаценту. Прийом спіроміціна триває до моменту верифікації діагнозу або його виключення в кінці першого триместру. Якщо трансмісії не було, прийом спіроміціна можна продовжити, якщо плід інфікований, то треба почати терапію піриметаміном і сульфадіазином.
Рецидив найбільш часто виникає у ВІЛ-інфікованих, і лікування повинно тривати довічно. У хворих з гострим токсоплазмозом, які не переносять сульфаніламіди, призначають піриметамін в поєднанні з кліндаміцином (600 мг всередину або внутрішньовенно 4 рази на день). Альтернативою клиндамицину може служити атовакон і азитроміцин.
профілактика
Ретельне миття рук після контакту з сирим м'ясом, грунтом або котячим туалетом. Повинна бути виключена контамінація їжі фекаліями кішок, м'ясо необхідно піддавати термічній обробці при 70-75 ° С.

Хіміопрофілактика рекомендується ВІЛ-інфікованим хворим з позитивними IgG до токсоплазми, якщо рівень CD4 клітин менше 100 в 1 мкл. Комбінація тріметопрімсульфаметоксазол в дозах, що застосовуються для профілактики пневмоцистної пневмонії, є ефективною. Двома іншими режимами є поєднання піріметаміну з дапсоном і атовакон с / або без піріметаміну.